عناوین مهم
سندرم کوشینگ یک بیماری هورمونی نادر است. سندرم کوشینگ یا هایپر کورتیزولیسم زمانی رخ می دهد که سطح هورمون کورتیزول در بدن به میزانی غیر طبیعی بالا باشد. نشانگان کوشینگ می تواند به دلایل مختلفی رخ دهد. دلیل بنیادی بروز سندرم کوشینگ مواجهه دراز مدت بدن با سطوح بالای هورمون کورتیزول است که غده فوق کلیه مسئول تولید آن می باشد. گاهی اوقات مصرف داروهای ضد التهابی منجر به بروز سندرم کوشینگ می شود. به گفته دکتر محمد صمدیان جراح برتر مغز و اعصاب در کلینیک جامع قاعده جمجمه و هیپوفیز ایران، برخی از انواع تومورهای مغزی هیپوفیز و یا تومورهای سایر بخش های بدن نیز می توانند منجر به سندرم کوشینگ شوند. بر اساس پژوهش های صورت گرفته، در صورت پیگیری و اقدام به موقع، می توان به راحتی سریعاً سندرم کوشینگ را مدیریت و درمان نمود.
تومور سی پی انگل که گاهی شوانوم وستیبولار یا نورینوما نیز نامیده می شود، معمولا در طول چندین سال به آهستگی رشد می کند. اگر چه که این تومور به مغز حمله نمی کند اما می تواند همزمان با بزرگ تر شدن، روی آن فشار وارد کند. تومورهای بزرگتر می توانند به بقیه اعصاب جمجمه ای فشار وارد کنند. از جمله این اعصاب، عصب فاشیال (صورتی) است که ماهیچه هایی را کنترل می کنند که به وجود آورنده حالات چهره و ادراکات حسی هستند. اگر تومور آنقدر بزرگ شود که روی ساقه مغز یا مخچه فشار وارد کند، در این صورت می تواند باعث مرگ شود.
جراحی آندوسکوپی آدنوم هیپوفیز که موجب بیماری کوشینگ میشود . کوشینگ به علت افزایش هورمون ترشح کننده غده هیپوفیز که منجر به افزایش شدید کورتیزول خون می شود به وجود می آید، بیمار دچار دیابت،فشار خون،پوکی استخوان و خطوط ارغوانی رنگ در پوست می شود.
بیمار خانم 45 ساله از منطقه کردستان عراق با تشخیص کوشینگ تحت عمل جراحی آندوسکوپی آدنوم هیپوفیز قرار گرفت و علائم بیمار شامل فشار خون بالا و دیابت و مشکلات پوستی و افزایش وزن برطرف گردید.
سندرم کوشینگ چیست؟
سندرم کوشینگ به وضعیتی اطلاق می شود که در آن بدن شما در طول زمان هورمون کورتیزول را بیش از حد مورد نیاز و استاندارد بدنتان تولید می کند. این امر می تواند معمولاً حتی ناشی از خوردن داروهای کورتیکو استروئیدی هم باشد. سطوح بالای کورتیزول علایم خاصی دارند که از کوهان چربی بین دو کتف تا پارگی های زیر جلدی روی پوست متغیر هستند. در عین حال نشانگان کوشینگ می تواند منجر به افزایش فشار خون، پوکی استخوان، و یا حتی دیابت نوع 2 شود.
کورتیزول به طور طبیعی در غده فوق کلیه تولید شده و نقش های متعددی در بدن ما ایفا می نماید که به شرح زیر می باشند:
| تنظیم فشار خون | پاسخ مناسب بدن به استرس |
| کاهش التهاب | تنظیم تولید پروتئین در بدن |
| حفظ عملکرد قلب | تنظیم تولید هیدرات کربن در بدن |
| حفظ عملکرد رگ های خونی | تنظیم تولید چربی در بدن |
هورمون کورتیزول را معمولاً با نام هورمون استرس می شناسند و نقش بسیار مهمی در سازگاری ما با شرایط و موقعیت های استرس زای کوتاه مدت و بلند مدت دارد. در صورتی که به هر دلیل تولید کورتیزول به هم خورده و اضافه بر میزان استاندارد بدن تولید شود، تمامی تنظیمات و عملکردهای فوق الذکر به هم ریخته و نتیجه آن بروز سندرم (نشانگان) کوشینگ خواهد بود.
از دیدگاه آماری پزشکی، سندرم (نشانگان) کوشینگ بیماری نادری است و میزان بروز آن بین 40 تا 70 مورد از هر 1 میلیون نفر جمعیت انسانی است. این بیماری در اکثریت غالب موارد در بزرگسالان در سنین بین 30 تا 50 سالی رخ می دهد. اما این احتمال نیز وجود دارد که در بین کودکان، نشانگان کوشینگ مشاهده گردد. نشانگان کوشینگ در بین زنان 3 برابر بیش از مردان رخ می دهد.

علل و عوامل بروز سندرم کوشینگ
علت بروز سندرم کوشینگ وجود بیش از حد هورمون کورتیزول است. به طور معمول علل بروز سندرم کوشینگ به دو دسته علت های درون زاد (ناشی از وضعیت های درونی بدن) و برون زاد (ناشی از مواردی بیرون بدن) تقسیم می شوند.
-
علل برون زاد سندرم کوشینگ
سندرم کوشینگ می تواند بر اثر مصرف داروهای خوراکی کورتیکو استروئیدی (مثل پردنیزون) با دوز بالا و در دراز مدت، ایجاد شود. در بسیار اوقات، داروهای کورتیکو استروئیدی برای درمان بیماری های التهابی همچون آرتروز (آرتریت رماتوئید)، لوپوس، و آسم، ضروری هستند. افزون بر این، در مواردی که شما نیازمند پیوند عضو باشید، لازم است داروهای کورتیکو استروئیدی مصرف کنید تا بدنتان عضو پیوند شده را پس نزند.
در عین حال ممکن است سندرم کوشینگ به دلیل تزریق داروهای کورتیکو استروئیدی نیز پیش آید. گاهی این تزریق های مکرر بخاطر کاهش دردهای مفاصل، کمر دردهای شدید مزمن و بورسیت (تورم مفصلی) هستند.
انوع استنشاقی داروهای استروئیدی که برای آسم به کار می روند و یا کرم های استروئیدی که برای درمان اگزوما به کار می روند، به طور معمول نمی توانند منجر به ایجاد سندرم کوشینگ شوند.
-
علل درون زاد سندرم کوشینگ
سندرم کوشینگ درون زاد شامل انواع مواردی است که درون بدن یا هورمون کوتیزول و یا هورمون آدرینو کورتیکوتروفیک (ACTH، که تنظیم کننده تولید کورتیزول است)، بسیار بیش از اندازه لازم تولید می شوند. در موارد نشانگان کوشینگ درون زاد، علت بیماری ممکن است یکی از موارد زیر باشد:
-
تومور غده هیپوفیز (آدنوم هیپوفیز)
یک تومور خوش خیم غیر سرطان در غده هیپوفیز واقع در قاعده جمجمه، می تواند منجر به افزایش تولید ACTH شود که در نتیجه غده فوق کلیه را برای ترشح بیش از حد کورتیزول تحریک نماید.
هنگامی که چنین وضعیتی پیش آید، بیماری کوشینگ رخ می دهد. بیماری کوشینگ در زنان متداول تر از مردان است و رایج ترین شکل سندرم کوشینگ درون زاد محسوب می شود.
-
تومور ترشح کننده ACTH
در مواردی نادر، توموری ممکن است در بخشی از بدن ایجاد شود در حالت طبیعی نقشی در تولید ACTH ندارد، اما آن تومور منجر به تولید ACTH در بدن گردد. این تومورها هم می توانند غیر سرطانی و خوش خیم باشند و هم سرطان و بد خیم. تومورهای ترشح کننده ACTH در ریه، لوزالمعده، تیروئید، و یا تیموس ممکن است ایجاد شوند.
-
بیماری اولیه غده فوق کلیه
بیماری های اختصاصی غده فوق کلیه می توانند این غده را تحریک کنند تا میزان بسیار زیادی کورتیزول تولید و ترشح نماید. معمول ترین نوع این بیماری ها، تومور خوش خیم بخش قشری غده فوق کلیه است که به آن آدنوم فوق کلیه گفته می شود. خوشبختانه تنها بخش اندکی از آدنوم های فوق کلیه منجر به تولید بیش از حد کورتیزول می شوند.
تومورهای سرطانی بخش قشری غده فوق کلیه نادر هستند، اما می توانند منجر به سندرم کوشینگ شوند.
افزون بر موارد فوق، گاهی اوقات، تومور برجستگی های گره مانند خوش خیم هر دو غده فوق کلیه می توانند منجر به سندرم کوشینگ شوند.
- سندرم کوشینگ خانوادگی
در مواردی بسیار نادر، افراد استعدادی ژنتیک در زمینه تومور در غدد درون ریز را از والدین خود به ارث می برند. در این وضعیت ممکن است افراد دچار تومورهای غده فوق کلیه شده و در نتیجه سطوح بالای کورتیزول و سندرم کوشینگ را تجربه نمایند.
عوامل افزایش ریسک بروز سندرم کوشینگ
مهم ترین عامل افزایش ریسک بروز نشانگان کوشینگ مصرف داروهای کورتیکو استروئیدی با دوز بالا در دوره زمانی طولانی مدت است. در صورتی که پزشک معالجتان برای درمان بیماری خاصی تجویز داروهای کورتیکو استروئیدی را نموده، از وی در مورد دوز دارو و مدت زمان لازم برای مصرف آن سوال نمایید تا خدای ناکرده و به طور ناخواسته دچار مشکلات سندرم کوشینگ نشوید. سایر مواردی که منجر به افزایش ریسک بروز سندرم کوشینگ می شوند عبارتند از:
- فشار خون بالا که درمان نشده باشد
- دیابت نوع 2 که به درستی درمان نشده باشد
- فربهی (به معنای اضافه وزن بیش از 30% نسبت به شاخص توده بدنی مناسب جنسیت و سن شما)
در برخی موارد نیز سندرم کوشینگ به دلیل ایجاد تومور در بدن است. به گفته دکتر محمد صمدیان جراح برتر مغز و اعصاب در کلینیک جامع قاعده جمجمه و هیپوفیز ایران، با وجودی که طبق تحقیقات احتمال وجود زمینه ژنتیک برای تومورهای غدد درون ریز وجود دارد و سندرم کوشینگ خانوادگی عاملی شناخته شده است، اما هنوز راهی برای پیشگیری از ایجاد تومورهای زمینه ساز سندرم کوشینگ شناخته نشده است.
تفاوت سندرم کوشینگ با بیماری کوشینگ
هر وضعیت طبی که منجر به افزایش تولید هورمون کورتیزول توسط غدد فوق کلیه شود را سندرم کوشینگ می نامند. اما، به گفته دکتر محمد صمدیان استاد برتر جراحی مغز و اعصاب تهران، در صورتی که به دلیل بروز تومور غده هیپوفیز، هورمون ACTH بیش از حد ترشح شوند، نوع خاصی از سندرم کوشینگ در فرد ایجاد می شوند که به آن بیماری کوشینگ می گویند.
علت ایجاد بیماری کوشینگ چیست؟
دلایل متعددی می توانند منجر به بیماری کوشینگ شوند. همانطور که بیان شد، بیماری کوشینگ به معنای تومور مغزی در ناحیه غده هیپوفیز رخ می دهد. به گفته دکتر محمد صمدیان استاد برتر جراحی مغز و اعصاب دانشگاه شهید بهشتی تهران انواع تومورهای هیپوفیز می توانند دلیل بروز بیماری کوشینگ شوند. اما خبر خوب این است که معمولاً تومورهای خوش خیم و کوچک (آدنوم) غده هیپوفیز مسئول بروز بیماری کوشینگ هستند که با جراحی های پیشرفته قاعده جمجمه و هیپوفیز با میکروسکوپ و نورو آندوسکوپ می توان به راحتی درمان بیماری کوشینگ پرداخت.
آیا بیماری کوشینگ خطرناک است؟
بیماری کوشینگ نوع خاصی از سندرم کوشینگ است که به واسطه تومورهای مغزی در غده هیپوفیز ایجاد می شود. بر اثر این بیماری، غده های فوق کلیه (آدرنال) هورمون کورتیزول بیشتری را نسبت به سطح طبیعی تولید خواهند کرد. به گفته دکتر محمد صمدیان جراح برتر مغز و اعصاب کلینیک جامع قاعده جمجمه و هیپوفیز ایران در ساختمان پزشکان آریا در صورتی که سطح کورتیزول در بدن بالا برود منجر به مخاطرات زیر خواهد شد:
| انواع بیماری های عفونی | مشکلات حافظه |
| لخته خونه بویژه در پا و ریه | مشکلات تمرکز |
| افسردگی | افزایش فشار خون |
| حمله قلبی | افزایش چربی خون |
| افزایش وزن | شکستن مداوم استخوان ها به دلیل پوکی استخوان |
| دیابت نوع 2 |
آیا بیماری کوشینگ کشنده است؟
به گفته دکتر محمد صمدیان استاد برتر جراحی مغز و اعصاب دانشگاه شهید بهشتی تهران در کلینیک جامع قاعده جمجمه و هیپوفیز ایران، امروزه تقریباً تمامی موارد بیماری کوشینگ را می توان به خوبی درمان نمود. اما در صورتی که مشکل فرد بیمار تشخیص داده نشده و یا درمان مناسب را به سرعت دریافت ننماید، این بیماری می تواند بالقوه خطرناک و کشنده باشد.
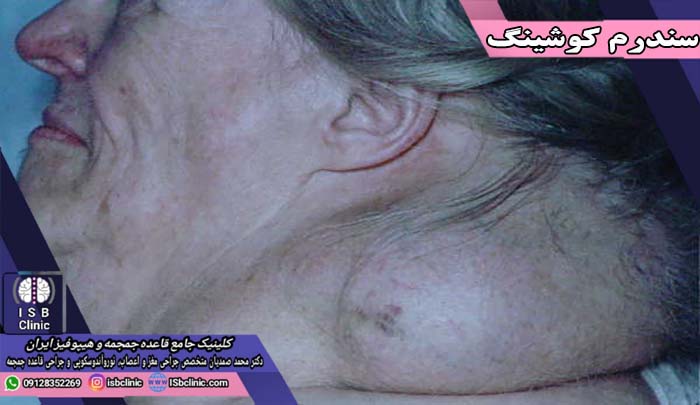
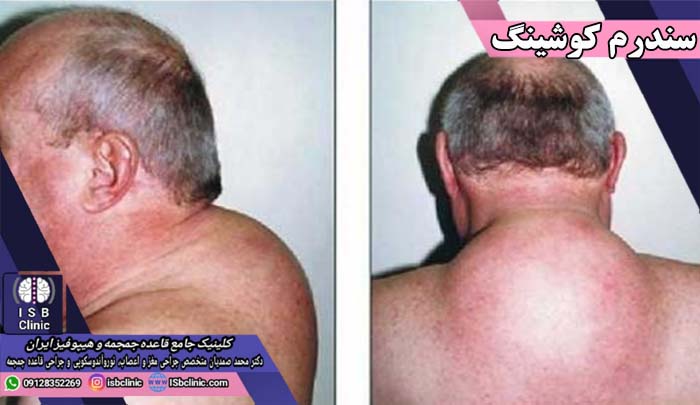
علایم و عوارض سندرم کوشینگ
علایم و عوارض بیماری کوشینگ مجموعه ای منحصر به فرد نیستند. به گفته دکتر محمد صمدیان استاد جراحی مغز و اعصاب تهران، بر اساس میزان اضافه ترشح کورتیزول و نیز جنسیت، طیف های متفاوتی از علایم و عوارض برای بیماری کوشینگ متصور خواهند بود. به طور معمول، علایم مشترک در تقریباً تمامی بیماران دچار سندرم کوشینگ عبارتند از:
| افزایش وزن | خطوط پارگی زیرپوستی صورتی یا بنفش در بازوها |
| افزایش انباشت بافت چربی در پشت و کمر | نازک شدن پوست |
| افزایش انباشت چربی در صورت (صورت ماه) | شکنندگی پوست |
| افزایش انباشت چربی بین دو شانه (کوهان بوفالو) | پاره شدن و زخم شدن مداوم پوست |
| خطوط پارگی زیرپوستی صورتی یا بنفش پوست شکم | تاخیر ترمیم بریدگی، نیش حشرات، و عفونت |
| خطوط پارگی زیرپوستی صورتی یا بنفش در ران ها | آکنه |
| خطوط پارگی زیرپوستی صورتی یا بنفش در سینه |
در زنانی که مبتلا به بیماری کوشینگ هستند، علایم و عوارض ممکن است شامل موارد زیر باشند:
| ضخیم شدن موهای بدن | نامنظم شدن قاعدگی و پریود ماهانه |
| ضخیم شدن موهای صورت | قطع قاعدگی و پریود ماهانه |
در مردان مبتلا به سندرم کوشینگ، علایم و عوارض زیر قابل مشاهده هستند:
| کاهش میل جنسی | کاهش قدرت باروری |
| کاهش لذت جنسی | مشکلات نغوذی |

به نظر دکتر محمد صمدیان جراح برتر مغز و اعصاب در کلینیک جامع قاعده جمجمه و هیپوفیز ایران، در عین حال ممکن است علایم و عوارض زیر نیز در بیماران مبتلا به سندرم کوشینگ مشاهده شوند:
| خستگی شدید | تشدید فشار خون بالا |
| ضعف عضلانی | سر درد |
| اختلالات خلقی (افسردگی) | ابتلاء مکرر به انواع بیماری های عفونی |
| فقدان کنترل هیجانی | تیره شدن پوست |
| اختلالات اضطراب | کاهش چگالی استخوان |
| تحریک پذیری بیش از حد | پوکی استخوان (استئو پوروز) |
| مشکلات شناختی | شکستگی مداوم استخوان ها |
| ابتلا به فشار خون بالا | تاخیر رشدی در کودکان و نوجوانان |
روش های تشخیص سندرم کوشینگ
تشخیص سندم کوشینگ معمولاً به سادگی میسر نمی شود. دلیل این امر تعدد علایم و عوارض است که از افزایش وزن تا خستگی را در بر می گیرد. افزون بر این، بیماری کوشینگ می تواند به دلایل متعددی ایجاد شود که پیشتر به صورت مشروح توضیح داده شدند.
به طور معمول افراد با مجموعه ای از علایم و عوارض به متخصصان مراجعه می نمایند. فرآیند تشخیص سندرم کوشینگ ترکیبی از روش های مختلف بوده که از گرفتن شرح حال بیمار، معاینه طبی و جسمانی و انجام آزمایشات مربوطه تشکیل می شود. طبق نظر دکتر محمد صمدیان جراح برتر مغز و اعصاب در کلینیک جامع قاعده جمجمه و هیپوفیز ایران، آزمایش های لازم برای تشخیص دقیق سندرم کوشینگ عبارتند از:
-
آزمایش کورتیزول ادرار
تست کورتیزول ادرار شامل نمونه برداری 24 ساعته از ادرار است. آزمایشگاه به شما ظرفی مخصوص خواهد داد و شما ادرار خود را طی بازه زمانی 24 ساعت در آن ظرف گردآوری نموده و برای بررسی به آزمایشگاه تحویل می دهید.
- آزمایش کورتیزول بزاقی
به طور طبیعی، سطح کورتیزول در بزاق افراد در محدوده غروب افت می کند. برای سنجش کورتیزول بزاقی، شما لازم است نمونه بزاق خود را شب هنگام گردآوری کرده و یا شب به آزمایشگاه بروید. در صورتی که سطح کورتیزول بزاقی شب شما بالا باشد، احتمال زیاد به سندرم کوشینگ مبتلا هستید.
-
تست فرونشانی دگزامتازون دوز پایین
در این تست، هنگام غروب به شما یک دوز خفیف دگزامتازون تزریق می شود. سپس، مجدداً صبح روز بعد، برای آزمایش خون و نمونه گیری به آزمایشگاه مراجعه می کنید. در حالت طبیعی، دگزامتازون منجر به افت سطح کورتیزول می شود. در صورتی که خدای ناکرده شما به سندرم کوشینگ مبتلا شده باشید، سطح دگزامتازون خون شما تغییری نخواهد کرد.
-
آزمایش خون هورمون آدرینو کورتیکو تروپین (ACTH)
سطح خونی هورمون ACTH در تشخیص سندرم کوشینگ نقش موثری دارد. سطوح پایین ACTH و سطح بالای کورتیزول خونی می تواند نشانگر وجود تومور در غدد فوق کلیه (آدرنال) باشد.

-
آزمایش تحریک هورمون رهاسازی کورتیکو تروپین (CRH)
در آزمایش تحریک CRH، یک دوز CRH به شما تزریق می شود. در صورتی که فرد دارای تومور هیپوفیز باشد، سطح ACTH و کورتیزول خون وی بالا می رود.
-
تست فرونشانی دگزامتازون با دوز بالا
این تست، همانند تست فرونشانی دگزامتازون با دوز پایین است، با این تفاوت که در تست فرونشانی دگزامتازون دوز بالا، به فرد دوز بالایی از دگزامتازون تزریق می شود. در صورت کاهش سطح کورتیزول، ممکن است فرد دارای تومور غده هیپوفیز باشد. اگر سطح کورتیزول تغییری نکند، ممکن است شما دارای تومور اکتوپیک داشته باشید.
-
نمونه گیری از سینوس پتروسال
در مغز، خون از یک سیاه رگ نزدیک هیپوفیز خارج می شود. در نمونه گیری سینوس پتروسال، CRH به فرد تزریق می شود. سطوح بالای ACTH در خون نزدیک هیپوفیز می تواند نشانگر تومور هیپوفیز است. در صورتی که سطح دو نمونه خونی با هم برابر باشد، نشان دهنده تومور اکتوپیک است.
-
تصویربرداری MRI و CT اسکن
در تصویربرداری های MRI و CT اسکن در صورتی که توموری در غدد فوق کلیه و یا هیپوفیز وجود داشته باشند، با وضوح و دقت مشخص خواهند شد.
آزمایش سندروم کوشینگ
آزمایش سندروم کوشینگ بخش مهم و لازم برای تشخیص اولیه این بیماری است. به گفته دکتر محمد صمدیان استاد برتر جراحی مغز و اعصاب تهران در کلینیک جامع قاعده جمجمهو هیپوفیز ایران، روال آزمایش سندروم کوشینگ به شرح زیر است:
- آزمایش کورتیزول ادراری 24 ساعته
- تست کورتیزول بزاقی نیمه شب
- تست فرونشانی دگزامتازول دوز پایین
- تست فرونشانی دگزامتازون دوز بالا
- آزمایش خون
در صورتی که پزشک شما بر اساس این آزمایش ها تایید کرد که شما مبتلا به سندروم کوشینگ هستید، گام بعدی یافت دلیل آن است. در این گام به بررسی داروهایی که مصرف می کنید، رژیم غذایی، تصویربرداری و سونوگرافی از غده فوق کلیه و نیز تصویر برداری از مغز با CT اسکن و MRI اقدام می شود تا دلیل قطعی سندروم کوشینگ را بتوان مشخص ساخت.
رفلکس کوشینگ چیست؟
رفلکس کوشینگ یک پاسخ فیزیولوژیک دستگاه عصبی به افزایش شدید و ناگهانی فشار درون جمجمه (فشار مغز) است. به گفته دکتر محمد صمدیان استاد برتر جراحی مغز و اعصاب تهران در کلینیک جامع قاعده جمجمه و هیپوفیز ایران، رفلکس کوشینگ منجر به بروز مثلث کوشینگ شامل پهن شدن فشار نبض (افزایش فشار سیستولیک، کاهش فشار دیاستولیک)، برادی کاردی (کاهش ضربان قلب)، و تنفس غیر عادی می شود. رفلکس کوشینگ علی رغم شباهت از نظر نام، ارتباط خاصی با بیماری کوشینگ یا سندرم کوشینگ ندارد.
بهترین دکتر کوشینگ
در گام نخست بهترین پزشک برای تشخیص کوشینگ، متخصص داخلی غدد است. در صورتی که تشخیص داده شود علت کوشینگ تومور غده هیپوفیز است، لازم است به جراح مغز و اعصاب مراجعه شود. به گفته دکتر محمد صمدیان استاد برتر جراحی مغز و اعصاب دانشگاه شهید بهشتی تهران، به دلیل ظرافت و پیچیدگی جراحی های تومور غده هیپوفیز که در قاعده جمجمه واقع شده اند، تکنیک های جراحی های میکروسکوپی و نورو آندوسکوپی باید به کار روند که تا کمترین آسیب به بیمار وارد آید.

روش های درمان سندرم کوشینگ
درمان سندرم کوشینگ به طور کلی متمرکز بر انواع روش هایی است که سطح کورتیزول بدن شما را پایین می آورند. به گفته دکتر محمد صمدیان جراح برتر مغز و اعصاب در کلینیک جامع قاعده جمجمه و هیپوفیز ایران، بهترین روش درمانی یافتن علت اصلی ایجاد سندرم کوشینگ و رفع آن است. رویکردهای کلی درمان سندرم کوشینگ عبارتند از:
- کاهش مصرف کورتیزول
در صورتی که علت بروز سندرم کوشینگ مصرف طولانی مدت داروهای کورتیکو استروئیدی باشد، پزشک شما می تواند با کاهش دوز و نوع داروهایی که مصرف می کنید، علایم و عوارض سندرم کوشینگ شما را کنترل نماید. فقط حتماً به خاطر داشته باشید که به هیچ وجه سر خود و بدون مشورت با پزشک معالجتان دوز داروی مصرف خود را تغییر ندهید، زیرا ممکن است عوارض جبران ناپذیری برای شما ایجاد نماید.
قطع ناگهانی و سر خود داروهای کورتیکو استروئیدی منجر به کاهش شدید سطح کورتیزول در بدن می شود. به همین دلیل پزشکان با استفاده از داروهای جایگزین و به تدریج میزان داروهای کورتیکو استروئیدی شما رو به گونه ای کاهش می دهند که بدن شما بتواند کورتیزول مورد نیاز طبیعی خود را تولید نماید.
- جراحی
در صورتی که علت ایجاد سندرم کوشینگ یک تومور باشد، گزینه ترجیحی تمامی پزشکان تخلیه کامل تومور است. تومورهای غده هیپوفیز توسط جراحان برتر مغز و اعصاب با تکنیک های پیشرفته نورو آندوسکوپی و میکروسکوپ صورت می گیرد. این جراحی های از طریق بینی یا حلق انجام شده و به عنوان جراحی های با حداقل تهاجم و بسته شناخته می شوند.
در صورتی که تومور در غده فوق کلیه، ریه، یا لوزالمعده (پانکراس) باشد، جراح عمومی قادر به تخلیه تومور است. امروزه اغلب این جراحی ها با تکنیک های لاپراسکوپی صورت می پذیرند.
پس از جراحی، لازم است شما دارودرمانی برای جایگزینی کورتیزول داشته باشید تا میزان استاندارد و لازم کورتیزول رو به بدنتان برسانید. در بسیاری از اوقات، غده فوق کلیه شما بعد از مدتی دوبار به سطح طبیعی تولید کورتیزول خود رسیده و پزشک معالجتان دارو درمانی را قطع می نماید. پزشک داخلی شما به طور مداوم برایتان آزمایش های خون تجویز می کند تا سطح دقیق کورتیزول خون شما و زمان قطع داروها را مشخص نماید. مدت زمان مصرف دارو گاهی یکسال و یا بیشتر است که به طور معمول تنها توسط آزمایش خون معلوم خواهد شد. در برخی اوقات نیز، لازم است بیماران مادام العمر داروهای کورتیزول را مصرف نمایند تا سطح کورتیزول بدن آنها در حالت تنظیم باقی بماند.
- رادیو تراپی (پرتو درمانی)
در صورتی که جراح مغز و اعصاب نتواند به طور کامل تومور هیپوفیز را تخلیه نماید، لازم است پس از جراحی رادیو تراپی (پرتو درمانی) صورت گیرد. در عین حال در مواردی که افراد کاندیدای مناسب جراحی نیستند، نیز می توان از پرتو درمانی (رادیو تراپی) استفاده نمود.
می توان پرتو درمانی را در دوزهای اندک طی یک دوره 6 هفته ای به بیمار ارائه نمود. در روش های رادیو سرجری استریوتاکتیک، دوز بسیار بالایی از تابش در یک جلسه بر تومور اعمال می شود. در نتیجه مدت زمان مواجهه با تابش و میزان بافت های جانبی که در معرض تابش اشعه هستند به حداقل می رسد. روش رادیو سرجری برای کاهش احتمال بروز تومورهای بدخیم و سرطان های مغز، شیوه ای مطلوب است.

- دارو درمانی
استفاده از دار برای کنترل سطح تولید کورتیزول زمانی مطرح می شود که جراحی و رادیو تراپی در درمان بیماری جوابگو نباشند یا اینکه فرد بیمار قادر نیست تحت جراحی و یا رادیو تراپی قرار بگیرد. در عین حال دارو درمانی ممکن است در برخی افراد پیش از جراحی هم به کار رود. این روش در مورد کسانی است که بیماری کوشینگ آنها بسیار پیشرفته است و یا ریسک جراحی آنها بالاست. دارو درمان به تنهایی نمی تواند به طور کامل تمامی علایم و عوارض سندرم کوشینگ را بر طرف نماید.
دارو درمانی برای کنترل تولید بیش از حد کورتیزول در غده فوق کلیه شامل تجویز داروهای کتوکنازول، میتوتان (لیسودرن)، و متیراپون (متوپیرون) است.
برای آن دسته از بیماران دارای سندرم کوشینگ که مبتلا به دیابت نوع 2 یا تحمل گلوکز هستند، از میفه پریستون (کورلیم، میفه پرکس) استفاده می شود. میفه پریستون تولید کورتیزول را کم نمی کند، اما تاثیرات کورتیزول بر بافت های را مسدود می نماید.
تاثیرات جانبی این داروها شامل خستگی، حالت تهوع، استفراغ، سر درد، درد عضلانی، افزایش فشار خون، کاهش پتاسیم، و ورم بدن است. گاهی اوقات نیز اثرات جانبی همچون مسمومیت کبدی و اختلالات عصبی ممکن است پیش آیند.
داروهای جدید سندرم کوشینگ شامل پاسیرئوتید (سیگنوفیر) با تزریق دو بار در روز، و اوسیلو دروستات (ایستوریسا) به صورت قرص هستند.
در پاره ای از موارد، تومور یا درمان آن منجر به کاهش تولید سایر هورمون های هیپوفیز یا فوق کلیه می شود. در این صورت، پزشک معالجتان برای جایگزینی آن هورمون ها نیز لازم است داروهایی را تجویز نماید.
در صورتی که هیچ یکی از گزینه های درمانی فوق موثر نباشند، لازم است هر دو غده فوق کلیه شما با عمل جراحی از بدنتان خارج شوند که به آن آدرنالکتومی دو طرفه می گویند. این روش به طور کامل سندرم کوشینگ شما را درمان می کند، اما لازم است باقی عمر داروهای جایگزین هورمون هی غده فوق کلیه را مصرف نمایید.

عوارض بعد از عمل کوشینگ
عمل کوشینگ بسته به علت بروز آن متفاوت است. چه این جراحی در مغز به دلیل تومور غده هیپوفیز باشد، و چه در نقاط دیگر بدن، بعد از جراحی تا چند روز دوره نقاهت بعد از عمل برای فرد وجود دارد که شامل درد، التهاب و خونریزی مختصر در محل جراحی است. همچنین، به دلیل بیهوشی جراحی، فرد تا چند روز احساس خستگی، کسالت و گیجی خواهد کرد که تمامی این عوارض به طور کامل برطرف خواهند شد. به گفته دکتر محمد صمدیان استاد برتر جراحی مغز و اعصاب تهران، بعد از جراحی بین 6 تا 18 ماه لازم است داروهای درمانی کوشینگ را مصرف نمایید تا وضعیت شما به ثبات کامل برسد.
رژیم غذایی سندروم کوشینگ
با توجه به اینکه در سندروم کوشینگ فرد دچار افزایش کورتیزول می شود، بنابراین سطح متابولیسم بهم می ریزد. به گفته دکتر محمد صمدیان استاد برتر جراحی مغز و اعصاب دانشگاه شهید بهشتی تهران در کلینیک جامع قاعده جمجمه و هیپوفیز ایران، رعایت نکات زیر در رژیم غذایی می تواند کمک زیادی به کاهش عوارض سندروم کوشینگ نماید:
- کاهش مصرف سدیم (کاهش مصرف نمک طعام)
- افزایش مصرف کلیسم
- افزایش مصرف ویتامین D
- کاهش کلسترول و غذاهای چرب
- افزایش مصرف غذاهای دارای فیبر (میوه، سبزی، حبوبات، صیفی جات)
- کنترل قند خون
- قطع مصرف تنباکو
- قطع مصرف الکل