عناوین مهم
شایع ترین بیماری ها و مشکلات غده هیپوفیز، تومورهای غده هیپوفیز است که معمولاً در بزرگسالان شایعند. گاهی اوقات این تومورها به عنوان تومورهای مغزی دسته بندی نشده و تقریباً همگی آنها خوش خیم و غیر سرطانی هستند. طبق تجربه دکتر محمد صمدیان جراح برجسته مغز و اعصاب تهران در کلینیک جامع قاعده جمجمه و هیپوفیز ایران، سرطانی بودن تومور غده هیپوفیز جزو موارد بسیار نادر در تجربه کاری هر جراح مغز و اعصاب به شمار می آید. علایم و عوارض تومورهای غده هیپوفیز بسته به محل و اندازه آنها متفاوت است. در صورتی که بلافاصله هنگام مشاهده علایم و عوارض آنها به جراح مغز و اعصاب مراجعه نمایید، با کمترین هزینه و سریع ترین شیوه های ممکن می توان این تومورها را ریشه کن کرد.
غده هیپوفیز و عملکرد آن در بدن
هیپوفیز، یکی از غده های موجود در بدن ما است که شبیه یک فندق می باشد و زیر مغز و درون حفره استخوان شب پره (اسفنویید) است و اعمال حیاتی برعهده دارد. 0/5 تا 1/5 گرم وزن دارد.
شرایط فیزیولوژی بدن انسان دایما در حال تغییر است از جمله ضربان قلب- فشارخون – دمای بدن همگی در پاسخ به شرایط اطراف تغییر می کند. سیستم بدن شما دایما به طور مستمر عملکرد های حیاتی را می سنجد و نسبت به آن ها پاسخ می دهد و مدام باید بدن شما را در یک تعادل حفظ کند. گاهی این سیستم ها غدد هیپوتالاموس و هیپوفیز را شامل می شود. غده هیپوفیز و هیپوتالاموس بخش مهمی از بسیاری از چرخه ها در بدن است. چرخه ای که دیگر غدد بدن را درگیر می کند و از طریق گردش خون به دیگر بافت ها می رسد.
هیپوتالاموس از بسیاری منابع پیام دریافت می کند و به کمک هیپوفیز آن ها را تعدیل یا تنظیم می کند. هورمون های هیپوفیز غدد اندوکراین را تحریک می کنند. یکی از مثال های آن هورمون تیرویید است که در گردن وجود دارد و هورمونی به نام TRH (هورمون آزادکننده تیرویید) تولید می کند. TRH از طریق هیپوفیز موجب تولید TSH (هورمون تحریک کننده تیرویید) می شوند.TSH نیز از طریق غده تیرویید موجب تحریک تولید هورمون های T3 و T4 می شود. وقتی میزان آن افزایش یابد هورمون تحریک کننده تیرویید کاهش می یابد.
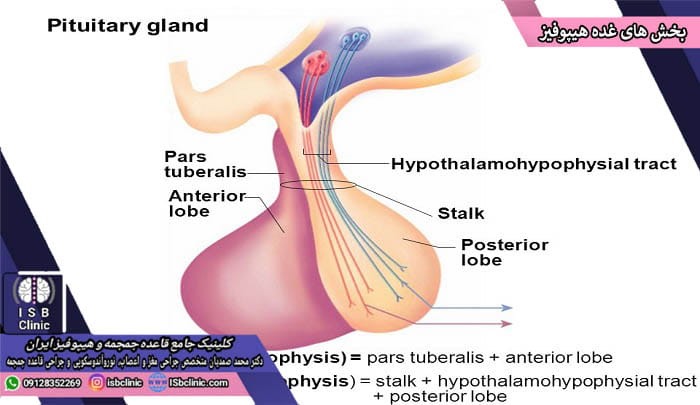
بخش های غده هیپوفیز
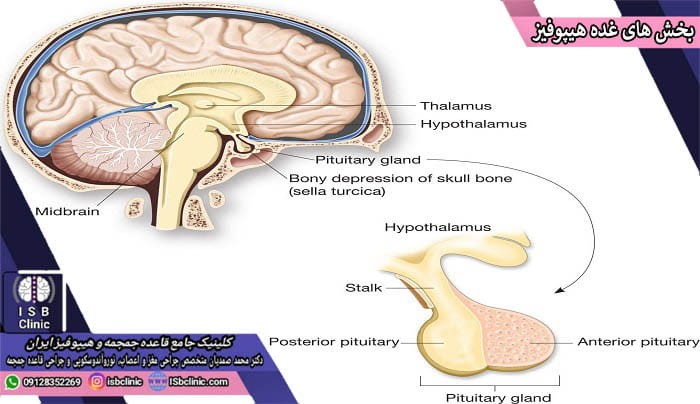
غده هیپوفیز دو بخش اصلی به نام هیپوفیز پیشین و هیپوفیز پسین دارد. هر یک از این دو بخش کارکردهای خاص و جداگانه ای دارند و به منظور خاصی فعالیت می کنند. به گفته دکتر محمد صمدیان جراح برتر مغز و اعصاب تهران، تومورهای غده هیپوفیز به ندرت بخش هیپوفیز پسین به وجود می آیند.
هیپوفیز پیشین:
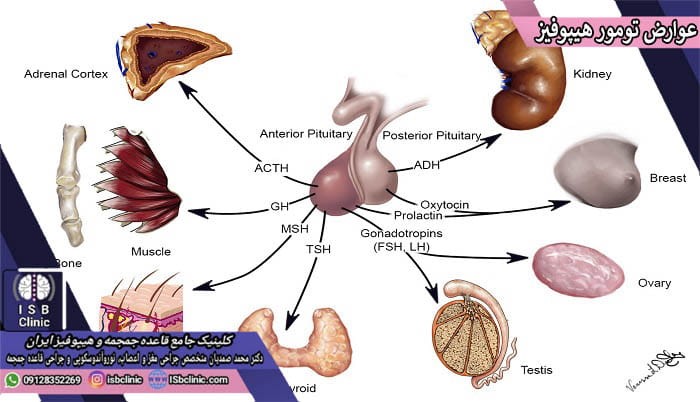
بخش عمده تومورهای هیپوفیز در بخش جلویی و بزرگتر هیپوفیز ایجاد می شوند. این بخش از هیپوفیز مسئول تولید هورمون هایی است که فعالیت سایر غدد درون ریز بدن را کنترل می کنند:
هورمون رشد (GH):
این هورمون که با نام سوماتوتروپین هم شناخته می شود مسئول و تحریک کننده رشد در دوره کودکی و نوجوانی است. اگر این هورمون بیش از حد ترشح شود کودکان بسیار بلند قد خواهند شد و سندرم ژیگانتیسم رخ می دهد. معمولاً در بزرگسالان میزان اندکی از هورمون رشد تولید می شود. در صورت افزایش بیش از حد این هورمون در بزرگسالی فرد مبتلا به سندرم آکرومگالی خواهد شد.
هورمون تحریک کننده تیروئید (TSH):
این هورمون که با نام تیروتروپین نیز شناخته می شود، محرک غده تیروئید برای تولید هورمون تیروکسین است. تیروکسین تنظیم کننده متابولیسم (سوخت و ساز بدن) می باشد و افزایش آن منجر به مشکلات و عوارض پر شماری می شود که به آن سندرم هایپر تیروئیدیزم می گویند.
هورمون آدرینو کورتیکوتروفیک (ACTH):
این هورمون با نام کورتیکو تروپین نیز شناخته می شود و مسئول تحریک غده فوق کلیه برای تولید و ترشح هورمون های استروئیدی (همچون کورتیزول) است. در صورت افزایش بیش از حد ACTH بیماری کوشینگ رخ خواهد داد که علامت بارز آن افزایش وزن ناخواسته ناگهانی است.
هورمون زرده سازی (LH) و هورمون محرک فولیکول (FSH):
این هورمون ها که با نام گنادوتروپین هم شناخته می شوند، در زنان بر تخمدان ها تاثیر داشته و فرآیند های تخمک گذاری، سیکل قاعدگی ماهانه و تولید هورمون های استروژن و پروژسترون را بر عهده دارند.
در مردان LH و FSH تولید تستوسترون و اسپرم در بیضه ها را کنترل می کنند.
پرولاکتین:
این هورمون منجر به تولید شیر در پستان زنان می شود. ساز و کار عمل این هورمون در مردان هنوز ناشناخته است
هیپوفیز پسین:
بخش کوچکتر پشتی هیپوفیز است که در حقیقت دنبال بافت عصبی مغزی از غده هیپوتالاموس محسوب می شود. هیپوفیز پسین جایی است که هورمون های تولید شده توسط هیپوتالاموس (به طور عمده وازوپرسین و اکسی توسین) ذخیره شده و در صورت نیاز از آنجا به داخل جریان خون ترشح می گردند.
وازوپرسین (ADH)
نام دیگر این هورمون، هورمون آنتی دیورتیک است که با تاثیر گذاری بر کلیه منجر به حفظ آب بدن و عدم دفع آن به شکل ادرار می شود. بدون وازوپرسین، بدن ما میزان زیادی از آب خود را به شکل ادرار از دست داده و دچار کمبود شدید آب می شویم که این وضعیت با نام بیماری دیابت بی مزه شناخته می شود. همچنین، وازوپرسین با تنگ کردن رگ ها و مویرگ ها منجر به افزایش فشار خون می شود.
اکسی توسین
این هورمون که با نام هورمون عشق یا هورمون اجتماعی هم شناخته می شود، منجر به انقباض رحمی در زنان باردار حین زایمان و رها سازی شیر در پستان ها برای شیردهی به فرزندانشان می شود. مشخص شده است که این هورمون در کاهش خشونت، افزایش روابط اجتماعی، و افزایش پیوندهای عاطفی بین انسان ها نقشی بسیار مهم دارد.
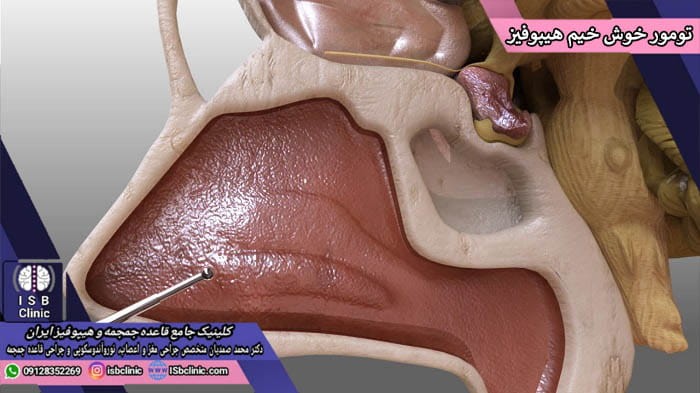
انواع تومورهای خوش خیم غده هیپوفیز
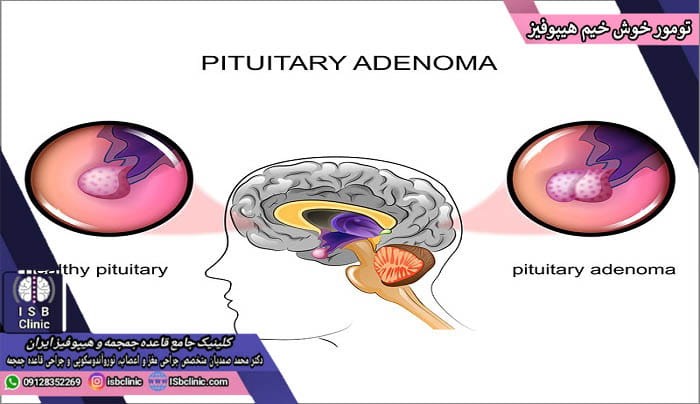
تومورهای غده هیپوفیز شامل رشد و بزرگ شدن غیر عادی بخش هایی از غده هیپوفیز در مغز هستند. برخی از این تومورها منجر به افزایش بیش از حد ترشح هورمون های تنظیم کننده بدن می شوند. در عین حال به شکلی معکوس برخی تومورهای هیپوفیز منجر به کاهش و یا حتی قطع ترشح هورمون های مغزی شوند.
تومورهای هیپوفیز شامل طیف وسیع و متنوعی می شوند که حسب اندازه، محل، و خوشخیم/بدخیم بودن تقسیم می شوند.
اکثر تومورهای غده هیپوفیز خوش خیم و آدنوم هستند. آدنوم های هیپوفیز در داخل غده هیپوفیز یا بافت احاطه کننده آن باقی مانده و به سایر بخش های بدن متاستاز نمی دهند. هر یک از این تومورها شیوه های خاصی برای درمان دارند که جراح متخصص مغز و اعصاب باید بهترین روش برای درمان تومور شما را تجویز نماید.
اغلب تومورهای غده هیپوفیز بدون علامت خاصی هستند. گاهی اوقات جراحان مغز و اعصاب آنها را به تصادف و حین تصویربرداری های مغزی CT اسکن و MRI سر و گردن با هدف بررسی سایر بیماری ها، می یابند. در صورتی که تومور هیپوفیز در محل تولید هورمون باشد، بسته به تغییری که در وضعیت تولید و ترشح آن هورمون ایجاد می کند منجر به علایم خاصی خواهد شد. همچنین، علایم و عوارض آن دسته از تومورهای غده هیپوفیز که در بافت های غیر تولید کننده هورمون هستند، بستگی به اندازه تومور و فشاری دارد که به بافت ها و ساختارهای جانبی وارد می آورد.
یک نوع طبقه بندی تومورهای غده هیپوفیز از نظر اندازه و ابعاد آن ها می باشد. آن دسته از تومورهای هیپوفیز که اندازه ای کمتر از 1 سانتی متر دارند، را میکرو آدنوم و آن دسته از تومورها که اندازه ای بیش از 1 سانتی متر دارند را ماکرو آدنوم می نامند.
در کنار تقسیم بندی تومورهای غده هیپوفیز به خوش خیم (غیر سرطانی) و بدخیم (سرطانی)، به طور معمول تومورهای این غده را به دو دسته کارکردی (عملکردی) و غیر کارکردی (غیر عملکردی) تقسیم می کنند. تومورهای کارکردی آن دسته هستند که در نواحی تولید هورمون ایجاد شده و به طور معمول منجر به افزایش ترشح هورمون های ناحیه ای می شوند که در آن تشکیل شده اند. تومورهای غیر کارکردی تومورهایی هستند که یا در نواحی غیر تولید کننده هورمون غده هیپوفیز تشکیل می شوند و یا تاثیری بر میزان تولید هورمون های غده هیپوفیز ندارند. معروفترین تومورهای کارکردی غده هیپوفیز عبارتند از:
- تومورهای نواحی ترشح ACTH
- تومورهای نواحی ترشح هورمون رشد
- تومورهای نواحی ترشح هورمون پرولاکتین
- تومورهای نواحی ترشح هورمون تحریک تیروئید
- درمان تومورهای نواحی ترشح گنادوتروپین ها
- تومورهای پلوری هورمون (چند بخش را بطور همزمان درگیر می کنند)
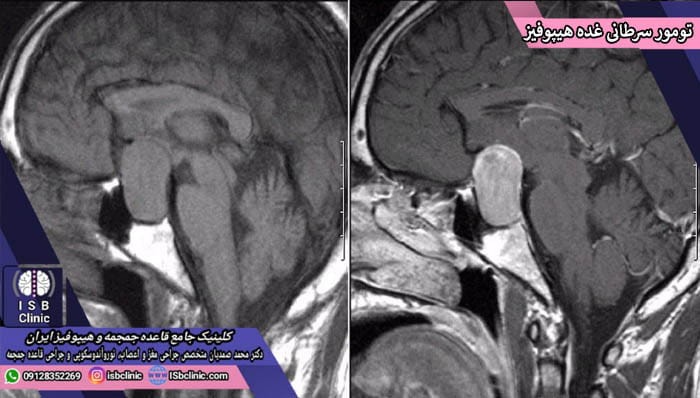
تومورهای سرطانی غده هیپوفیز
تومورهای سرطانی (کارسینوما) غده هیپوفیز بسیار نادر هستند. طبق بررسی های تیم تخصصی دکتر محمد صمدیان در کلینیک جامع قاعده جمجمه و هیپوفیز ایران، وجود تنها چند صد مورد از تومورهای سرطانی هیپوفیز در مجلات پزشکی سرتاسر جهان گزارش شده اند. این سرطان ها به طور معمول در بخش های تولید هورمون بوده و وضعیتی همانند آدنوم های غده هیپوفیز دارند.
تومورهای سرطانی غده هیپوفیز از نظر پاتوفیزیولوژی و نمونه برداری، زیر میکروسکوپ ساختاری مشابه تومورهای خوش خیم (آدنوم) هیپوفیز دارند. به همین دلیل تنها برجسته ترین اساتید جراحی مغز و اعصاب قادر به تشخیص آنها می باشند. به گفته دکتر محمد صدمیان در حقیقت، تنها راه تشخیص اینکه یک تومور غده هیپوفیز سرطانی است یا آدنوم، این است که آن تومور به بخش های دیگر دورتر غده هیپوفیز نیز سرایت کرده باشد.
در اکثر مواقع، کارسینوما (تومور سرطانی) غده هیپوفیز به سایر بخش های مغز، نخاع، مننژ و حتی ساختارهای استخوانی قاعده جمجمه حمله می کند. در برخی از موارد بسیار نادر، سرطان های غده هیپوفیز به سایر اندام های بدن همچون کبد، قلب و یا ریه ها سرایت کرده
علل بروز و عوامل خطرساز تومورهای غده هیپوفیز
علی رغم پیشرفت های پزشکی در حوزه علوم اعصاب، علت تکثیر و رشد بی رویه سلول های غده هیپوفیز و تبدیل شدن آنها به تومور، مشخص نشده است. تومور هیپوفیز غده ای بسیار کوچک است که در قاعده جمجمه و پشت بینی شما قرار دارد. با وجود کوچکی و اندازه کم آن، این غده تقریباً بر تمامی گروه های سلولی و اندام های بدن ما تاثیر دارد.
هورمون های تولید شده توسط غده هیپوفیز نقش تنظیمی در موارد مهم زندگی همچون رشد، فشار خون و تولید مثل دارند. درصد اندکی از تومورهای غده هیپوفیز ممکن است از طریق وراثت و الگوهای خانوادگی منتقل شوند. اما در اکثریت غالب تومورهای غده هیپوفیز الگوی وراثتی مشاهده نشده است.
افرادی که سابقه خانوادگی بیماری هایی همچون نئوپلازی غدد درون ریز نوع 1 (MEN 1) را دارند، ممکن است با احتمال بالاتری به تومورهای غده هیپوفیز مبتلا شوند. در MEN 1 چندین تومور در غدد متعدد درون ریز به طور هم زمان به وجود می آیند. امروزه تست های ژنتیک کارآمدی برای تشخیص نئوپلازی غدد درون ریز نوع 1 وجود دارند.
نکته جالب توجه این است که بین 5 تا 25 درصد افراد سالم دچار ناهنجاری هایی در غده هیپوفیز خود هستند که تنها در تصویر برداری های MRI مشخص می شود. این افراد کار و زندگی عادی خود را داشته و هیچ گونه عارضه و یا حتی بیماری نهفته ای نیز ندارند.
علایم و عوارض تومورهای غده هیپوفیز
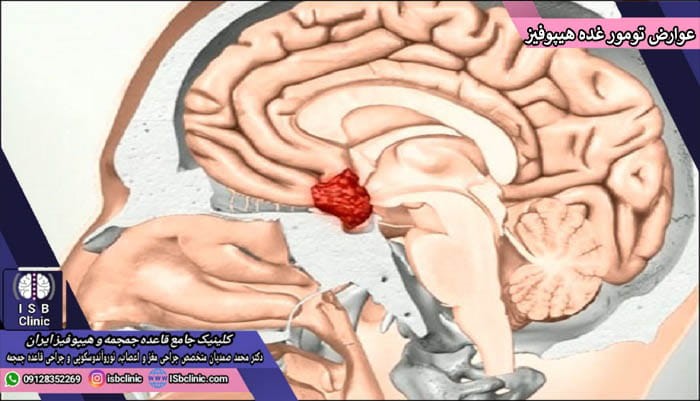
همه تومورهای غده هیپوفیز الزاماً به علایم و عوارض در بدن شما منجر نخواهند شد. گاهی اوقات این تومورها به شکلی کاملاً تصادفی در یک تصویر برداری از سر و گردن (CT اسکن یا MRI) که به دلیل دیگری انجام شده اند، مشخص می شوند. آن دسته از تومورهای هیپوفیز که می توانند منجر به علایم شوند، آنهایی هستند که در بخش های مربوط به تولید هورمون ایجاد می شوند (تومورهای کارکردی) و علایمشان بسته به افزایش یا کاهش میزان هورمونی است که در منطقه تولید آن ایجاد شده اند. تومورهای غیر کارکردی (آنهایی که در نواحی غیر تولید کننده هورمون ایجاد می شوند) تنها در صورتی منجر به علایم و عوارض می شوند که رشد زیادی کرده و بزرگی و فشار آنها منجر به تاثیر منفی بر فشار درون جمجمه، مسیر گردش مایع مغزی نخاعی، و فشار بر بافت های اطراف آن می گردد.
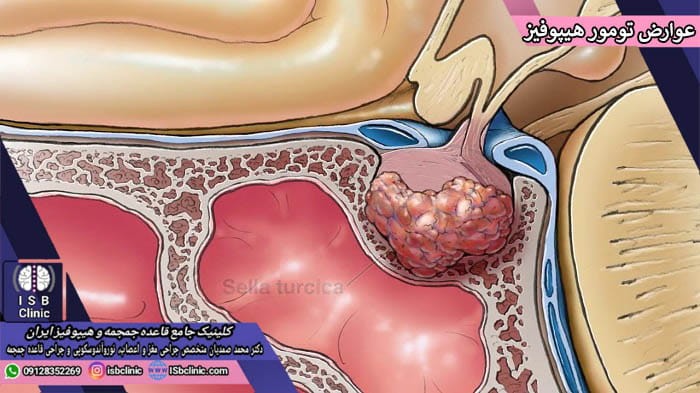
تومورهای بزرگ هیپوفیز که 1 سانتی متر یا بیشتر دارند (ماکرو آدنوم ها) به طور معمول فشار، اخلال و آسیب بیشتری با خود به همراه دارند. علایم و عوارض فشار ناشی از تومورهای غده هیپوفیز عبارتند از:
| · سردرد | · استفراغ |
| · سرگیجه | · حالت تهوع |
| · از دست دادن بینایی (بدلیل فشار بر عصب بینایی) | از دست دادن دید جانبی |
| · نقص دایمی هورمونی |
طبق تحقیقات صورت گرفته توسط دکتر محمد صمدیان در کلینیک جامع قاعده جمجمه و هیپوفیز ایران در تهران، یکی از وضعیت های نادر ولی بسیار خطرناک ناشی از تومورهای غده هیپوفیز، آپوپلکسی هیپوفیز است. در این وضعیت، تومور غده هیپوفیز به طور ناگهان دچار خون ریزی می شود. علامت مشخصه آپوپلکسی هیپوفیز سردرد بسیار شدیدی است که ممکن است تا به حال در زندگی خود آن را تجربه نکرده باشید. آپوپلکسی هیپوفیز یک موقعیت اورژانس است و در صورت ابتلا به آن باید به سرعت توسط بهترین جراحان مغز و اعصاب مورد درمان قرار گیرید. درمان آپوپلکسی هیپوفیز معمولاً دارو درمانی (کورتیکو استروئید) و در صورت لزوم جراحی است.
در صورتی که تومورهای غده هیپوفیز کارکردی بوده و منجر به کاهش تولید هورمون ها شوند علایم و عوارض کلی و عمومی آنها مشتمل بر موارد زیر هستند:
| · حالت تهوع | · استفراغ |
| · ضعف بدنی | · احساس سرما |
| · کاهش دوره های قاعدگی ماهانه | · قطع دوره های قاعدگی ماهانه |
| · افزایش میزان ادرار | · افزایش ناخواسته وزن |
| · کاهش ناخواسته وزن |
در صورتی که تومورهای غده هیپوفیز از نوع کارکردی بوده و منجر به افزایش تولید هورمون ها شوند، هر یک از آنها حسب اینکه سطح تولید و ترشح کدام هورمون را افزایش داده اند، علایم متفاوتی خواهند داشت:
تومورهای نواحی ترشح ACTH
تومورهای ACTH منجر به افزایش تولید هورمون آدرینوکورتیکوتروپین می شوند که تحریک کننده غدد فوق کلیه برای ترشح هورمون کورتیزول (کورتون) در بدن است. سندرم کوشینگ نتیجه تولید بیش از حد کورتیزول توسط غدد فوق کلیه شما می باشد. علایم و عوارض سندرم کوشینگ عبارت از برخی یا همه موارد زیر است:
| – افزایش چربی در پشت بدن و شانه ها | – گردی بیش از حد صورت |
| – لاغر شدن دستان و پاها | – ضعف عضلانی |
| – افزایش فشار خون | – افزایش قند خون |
| – آکنه | – ضعیف شدن استخوان ها |
| – علایم کشیدگی و پارگی زیر پوستی | – کبودی زیر پوستی |
| – خون مردگی و خون ریزی زیر پوستی | – اضطراب |
| – بی قراری | – تحریک پذیری زیاد |
| – افسردگی |
تومورهای نواحی ترشح هورمون رشد
این تومورها منجر به افزایش ترشح هورمون های رشد می شود. اگر این نوع از تومورهای هیپوفیز در کودکی و نوجوانی ایجاد شوند منجر به رشد بسیار سریع و بلندی بیش از حد قد فرد خواهند شد. اگر تومورهای غده هیپوفیز در نواحی ترشح هورمون رشد در سنین بزرگسالی و بعد از بلوغ ایجاد شوند، منجر به حالت آکرومگالی می گردند که شامل علایم و عوارض زیر است:
| – بزرگ شدن اجزای صورت | – بزرگ شدن پاها |
| – بزرگ شدن دستان | – افزایش قند خون |
| – افزایش تعریق بدنی | – دردهای مفصلی |
| – مشکلات قلبی/عروقی | – افزایش موهای بدن |
| – بهم ریختگی نظم دندان ها |
تومورهای نواحی ترشح پرولاکتین (پرولاکتینوما)
تولید بیش از حد پرولاکتین از غده هیپوفیز منجر به کاهش سطح طبیعی هورمون های جنسی می شود. در زنان هورمون استروژن و در مردان هورمون تستوسترون بر اثر تومورهای پرولاکتینوما کاهش می یابند. در صورت افزایش سطح پرولاکتین، تاثیرات آن در زنان و مردان متفاوت است.
علایم و عوارض پرولاکتینوما در زنان:
- بهم ریختگی دوره های قاعدگی
- خروج شیر از غدد پستانی
عوارض و علایم و پرولاکتینوما در مردان:
به طور معمولاً در مردان پرولاکتینوما منجر به بروز بیماری هایپو گنادیسم (کوچک شدن بیضه) می شود که علایم آن عبارتند از:
- اختلالات نعوذی
- کاهش تعداد اسپرم
- از دست دادن میل جنسی
- رشد پستان ها
تومورهای نواحی ترشح هورمون تحریک تیروئید
هنگامی که تومورهای غده هیپوفیز منجر به افزایش هورمون محرک غده تیروئید می شوند، غده تیروئید در بدن شما تیروکسین بیش از حد تولید می کند. این حالت نوعی نادر از بیماری هایپر تیروئیدیزم (پر کاری غده تیروئید) می باشد. هایپر تیروئیدیسم منجر به افزایش متابولیسم بدنی شده و علایم و عوارض زیر را ایجاد می نماید:
| – کاهش وزن | – لرزش بدن |
| – بی قراری | – تحریک پذیری |
| – افزایش حرکات روده | – تعریق بیش از حد |
| – افزایش ضربان قلب | – بی نظمی ضربان قلب (آریتمی) |
آیا تومور هیپوفیز کشنده است ؟
همانطور که پیشتر بیان شد، تومورهای غده هیپوفیز توده هایی غیر طبیعی هستند که در درون این غده رشد می کنند. به گفته دکتر محمد صمدیان استاد برتر جراحی مغز و اعصاب کلینیک جامع قاعده جمجمه و هیپوفیز ایران، تومورهای غده هیپوفیز به طور معمول سه تاثیر را می توانند در این غده ایجاد نمایند:
- افزایش ترشح یک یا چند هورمون بسته به محل تشکیل و یا رشد
- کاهش ترشح یک یا چند هورمون بسته به محل تشکیل و یا رشد
- ایجاد خونریزی درون غده هیپوفیز
- افزایش فشار بر اعصاب بینایی و چشم
- افزایش فشار بر اعصاب حرکتی چشم
- افزایش فشار داخل جمجمه و مغز
به گفته دکتر محمد صمدیان جراح برتر مغز و اعصاب، در صورتی که خونریزی ناشی از تومور درون غده هیپوفیز رخ دهد، می تواند خطرات جانی برای فرد مبتلا در پی داشته باشد، چون منجر خونریزی بر روی اعصاب بینایی و بخش های داخلی و ساختارهای مجاور درون مغز می گردد. تاثیرات احتمالی ولی رایج خونریزی غده هیپوفیز عبارتند از:
| – کاهش بینایی | – اختلال در کنترل سدیم |
| – فلج اعصاب چشمی | – کم کاری تیروئید |
| – افتادگی پلک (یک یا هر دو چشم) | – حالت های کما (اغماء) |
| – محدود شدن میدان بینایی | – نارسایی های قلبی |
| – کمبود یک، چند یا تمامی هورمون های هیپوفیز در بدن (بویژه تیروئید، کورتیزول، استروئیدها) | |
به همین دلیل فرآیندهای تشخیصی و اقدامات به موقع درمانی برای پیشگیری از چنین وضعیت هایی نقشی حیاتی در حفظ جان شما بر عهده دارند. همچنین، طبق بررسی های صورت گرفته از نظر کیفیت و ماهیت سلولی، به طور معمول بیشتر تومورهای غده هیپوفیز خوش خیم (غیر سرطانی) و با رشد بسیار کند هستند که به آنها آدنوم گفته می شود. آدنوم های غده هیپوفیز در درون این غده باقی مانده و به سایر بخش های بدن گسترش (متاستاز) نمی یابند. بنابراین، معمولاً به غیر از بیماری های ناشی از بهم ریختگی تعادل هورمونی، خطر خاص یا جانی فرد مبتلا را تهدید نمی نماید. اما در صورتی که تومورهای غده هیپوفیز رشد سریع داشته و یا سرطانی باشند می توانند مخاطرات زیادی برای بیمار به همراه داشته و خدای ناکرده کشنده باشند. البته طبق بررسی های صورت گرفته سرطانی شدن و متاستاز تومورهای غده های هیپوفیز بسیار نادر هستند.
به گفته دکتر محمد صمدیان استاد برتر جراحی مغز و اعصاب در کلینیک جامع قاعده جمجمه و هیپوفیز ایران، حتی در مواردی که تومورهای هیپوفیز از نوع آدنوم هستند، و تنها منجر به افزایش هورمون ها می شوند احتمال بالا رفتن خطر مرگ ممکن است زیاد شود. زمانی که هورمون رشد در بدن فرد زیاد شود (بیماری ژیگانتیزم یا آکرومگالی) احتمال دارد به واسطه افزایش اندازه قلب انواع بیماری ها و آسیب های قلبی کشنده ایجاد شوند. همچنین، آن دسته از تومورهای هیپوفیز که مسئول ایجاد سندم کوشینگ هستند، به دلیل بالا رفتن کورتیزول (کورتون) بدن، افزایش فشار خون، دیابت، و شکستگی استخوان، ممکن است باعث خطرات جانی متعددی برای شما شوند.
روش های تشخیص تومورهای غده هیپوفیز
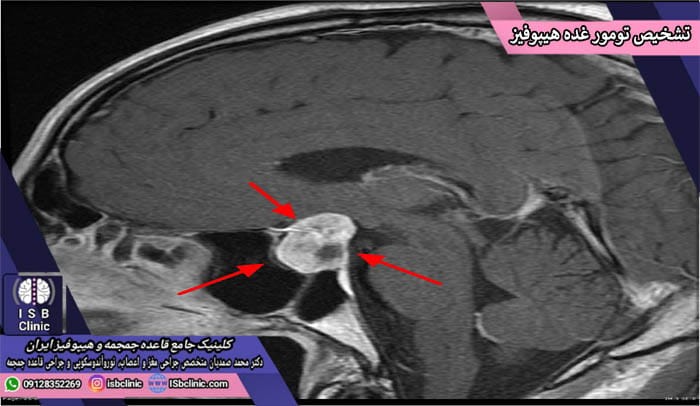
هیچ روش تشخیص تصویر برداری یا آزمایش خون برای غربالگری تومورهای غده هیپوفیز برای افرادی که در معرض خطر این تومورها نیستند، توصیه نمی شود. برای کسانی که به دلیل سندرم های ژنتیک همچون نئوپلازی غدد درون ریز نوع 1 (MEN1) هستند، معمولاً پزشکان به طور دوره ای آزمایش خون برای بررسی سطح هورمون های غده هیپوفیز را تجویز می نمایند.
گاهی اوقات نیز تومورهای غده هیپوفیز به دلیل تصویر برداری MRI یا CT اسکن سر و گردن بیماران به دلیل بیماری های غیر مرتبط کشف می شوند. به همین دلیل اغلب این تومورها را اینسیدنتو تالوما (تومورهای تصادفی) نیز می نامند.
تومورهای کارکردی غده هیپوفیز حتی هنگامی که کوچک هستند نیز شناسایی می شوند، زیرا به دلیل تحریک تولید هورمون های اضافی به سرعت علایم و عوارض گسترده ای در بدن ایجاد می کنند. اما تومورهای غیر کارکردی تا زمانی که به اندازی ای بزرگ نشده باشند که به باقی بخش های غده هیپوفیز، بافت های جانبی و یا بخش های دیگر مغز آسیب بزنند، شناسایی نمی شوند.
دکتر محمد صمدیان در کلینیک جامع قاعده جمجمه و هیپوفیز ایران، در صورتی که بر اساس علایم و عوارض شما احتمال بدهند که ممکن است دارای یکی از انواع تومورهای هیپوفیز باشید، در کنار معاینه بالینی، بررسی سابقه بیماری، و بررسی سابقه خانوادگی بیماری های ژنتیک مرتبط (MEN1) و یا سابقه خانوادگی تومورهای مغزی، فرآیندهای آزمایشی و تشخیصی زیر را تجویز می نمایند:
- آزمایش خون برای بررسی سطح هورمون های هیپوفیز
- آزمایش ادرار برای بررسی سطح هورمون های هیپوفیز
- آزمایش تیروئید
- آزمایش دیابت بی مزه
- آزمایش خون سینوس خاره ای گیجگاهی (بخش کف قاعده جمجمه) بویژه زمانی که MRI علی الظاهر عادی باشد.
- تصویر برداری MRI سر و گردن
- تصویر برداری CT اسکن سر و گردن (در صورت عدم دسترسی به MRI)
- نمونه برداری از تومورهای غده هیپوفیز (تنها زمانی که در جراحی اقدام به برداشتن تومور شد، جراح نمونه هایی از آن را برای بررسی بیشتر به آزمایشگاه های پاتوبیولوژی ارسال می کند)
انواع درمان های تومورهای غده هیپوفیز
یکی از نکات بسیار مهم در تشخیص تومورهای غده هیپوفیز این است که هنگام مشخص شدن وجود تومور، نمی توان فهمید که این تومور خوش خیم (آدنوم) در آینده تومور سرطانی شده و متاستاز خواهد داد یا خیر. بنابراین، لازم است با بهره گیری از تخصص بهترین اساتید جراحی مغز و اعصاب به درمان قطعی هرگونه تومور غده هیپوفیز بپردازیم و ریسک سرطان مغز را به حداقل برسانیم.
به طور معمول تیم درمانی شما شامل جراح مغز و اعصاب، متخصص غدد، متخصص مغز و اعصاب، متخصص پرتو درمانی، و متخصص شیمی درمانی است. همچنین دستیاران پزشکان، پرستاران، روانشناسان، متخصصان توانبخشی، و بسیاری از تخصص های جانبی دیگر ممکن است در فرآیند درمانی شما دخیل باشند. کلینیک جامع قاعده جمجمه و هیپوفیز ایران تحت نظر دکتر محمد صمدیان استاد جراحی مغز و اعصاب، یکی از کاملترین و بهترین مجموعه های جراحی تومورهای قاعده هیپوفیز در تهران را داشته و در تمامی مراحل از بهترین اساتید برای تشخیص و درمان بیماری های شما بهره می برد.
نکته بسیار مهم در درمان تومورهای غده هیپوفیز این است که عوارض ناشی از رادیو تراپی (پرتو درمانی) و دارو درمانی برای برطرف ساخت این تومورها بسیار بیش از عوارض جراحی آن است. بویژه روش های جدید جراحی بسته در عین سرعت و دقت بالا، با کمترین میزان برش بر بدن، درمان این دسته از تومورها را بسیار آسان ساخته اند و بر خلاف تصور عمومی از جراحی، می توان به جرأت گفت بهترین و ایمن ترین شیوه درمانی برای تومورهای غده هیپوفیز، در صورت، جراحی است.
جراحی تومورهای غده هیپوفیز از راه بینی | جراحی آندوسکوپی هیپوفیز
درمان اصلی برای اکثر تومورهای غده هیپوفیز جراحی است. اینکه جراحی چقدر موفقیت آمیز باشد، به عوامل متعددی چون مهارت جراح مغز و اعصاب، نوع تومور، محل دقیق تومور، اندازه، تومور و میزان گسترش (متاستاز) آن به سایر نقاط و بافت های مغزی، وابسته است.
دکتر محمد صمدیان به عنوان استاد جراحی مغز و اعصاب، در جراحی تومورهای غده هیپوفیز به شکل انتخابی با استفاده از نوروآندوسکوپ و میکروسکوپ از طریق حفره بینی اقدام به جراحی تومورهای غده هیپوفیز می نمایند. این روش بدون هیچ برشی انجام می شود. لوله آندوسکوپ به ضخامت 4 میلی متر از مسیر حفره های بینی (سینوس ها) وارد بخش پایینی جمجمه شده و تومورهای هیپوفیز بدون هیچ آسیب، دردسر و یا عوارض جانبی اضافه ای و با حداقل دستکاری، برداشته می شوند.
در روش جراحی نورو آندوسکوپی تومورهای غده هیپوفیز که به جراحی ترنس اسنفوئید نیز معروف است، میدان دید جراح وسیع تر بوده و حداقل آسیب به مغز و بافت های اطراف تومور غده هیپوفیز بیمار وارد می آید. افزون بر این، به دلیل اینکه جراح به طور مستقیم بخش های مختلف حفره بینی را می بیند، دیواره های سینوس و پل بینی بیمار به هیچ وجه آسیبی نمی بینند. نکته مهم قدرت بزرگنمایی در روش آندوسکوپی هیپوفیز است که تا ده برابر چشم غیرمسلح امکان بزرگنمایی و افزایش کیفیت دید جراحی در این روش وجود دارد
نکته جالب توجه اینکه به دلیل عدم آشنایی جراحان مغز و اعصاب، زمان طولانی برای یادگیری آن نسبت به روش های جراحی باز و یا جراحی های میکروسکوپی، لزوم وجود تجهیزات و تکنولوژی بالای نورو آندوسکوپی سه بعدی و تخصص تیم جراحی فقط تعداد انگشت شماری از جراحان برتر مغز و اعصاب قادر به اجرای این روش هستند و بنابراین این روش زیاد در سطح جامعه و بین مردم معروف نشده است.
رادیو تراپی تومورهای غده هیپوفیز:
در رادیو تراپی یا پرتو درمانی با استفاده از انرژی بالای پرتوهای متمرکز (همچون اشعه ایکس) سلول های تومورها را هدف قرار داده و می کشند. رادیو تراپی زمانی تجویز می شود که جراحی به عنوان روش درمانی قابل انجام نباشد، یا جراح مغز و اعصاب در جراحی به دلیل حساسیت محل تومور نتوانسته باشد تمام سلول های آن را تخلیه نماید، و یا تومور منجر به عوارض و علایمی شده باشد که نتوان با دارو درمانی آن را کنترل و برطرف ساخت.
به طور معمول رادیو تراپی برای تومورهای غده هیپوفیز به صورتی سری های 5 بار در هفته به مدت 4 الی 6 هفته انجام می شود. هر جلسه حدود 15 تا 30 دقیقه طول کشیده و به هیچ وجه دردی در شما ایجاد نمی شود.
در روش های جدید رادیو تراپی (پرتو درمانی) تمرکز امواج به میزان بیشتری بر تومورها صورت می گیرد و در نتیجه خطر کمتر و بازده بالاتری در درمان دارند. اما اکثر روش های جدید پرتو درمانی در صورتی امکان پذیرند که تومورهای غده هیپوفیز نزدیک عصب بینایی نباشند.
روش های جدید شامل رادیو تراپی دستکاری شدت (IMRT، رادیو تراپی سه بعدی با کامپیوتر)، رادیو سرجری استریوتاکتیک (روش های گامانایف، ایکس نایف، سایبر نایف، کلیناک)، و رادیو تراپی با پروتون هستند. روش های جدید بین 1 تا چند جلسه بوده و تاثیرات بسیار بیشتر و تخریب و آسیب های جانبی بسیار محدودتری بر بافت های اطراف تومورهای غده هیپوتالاموس دارند.

دارو درمانی تومورهای غده هیپوفیز:
در فرآیند درمان تومورهای غده هیپوفیز داروهای متعددی مصرف می شوند که حسب هر تومور متفاوتند:
دارو درمانی پرولاکتینوما
در بسیاری اوقات دارو درمانی تنها درمان مورد نیاز انواع تومورهای پرولاکتینوما هستند. داروهای اگونیست دوپامین منجر به کاهش تولید و ترشح بیش از حد پرولاکتین و کوچک شدن پرولاکتینوما می شوند. معروف ترین این داروها شامل کابرگولین (دوستینکس) و برومو کریتپتین (پاردولل) هستند. این داروها تقریباً تمام تومورهای ماکرو آدنومای پرولاکتینوما را کوچک می کنند. تاثیر این داروها به حدی مطلوب است که معمولاً جراحی برای تومورهای پرولاتینوما نیاز نیست.
دارو درمانی تومورهای نواحی ترشح هورمون رشد:
به طور معمول دارو درمانی برای این دسته از تومورها تاثیر مطلوبی ندارد. دارو درمانی در صورتی استفاده می شود که فرد قبلاً جراحی و رادیو تراپی کرده و یا به عنوان فرآیند تکمیلی کاهش و کنترل عوارض مصرف داروها لازم باشند. داروهای سوماتوستاتینی نظیر اکترئوتید (ساندوستاتین)، لانرئوتید (سوماتولین دیپوت)، و پازیرئوتید (سیگنوفیر لار) منجر به مسدود کردن فعالیت تولیدی هورمون رشد (سوماتوتروپین) اضافی توسط تومورهای نواحی ترشح هورمون رشد می شوند. همچین این داروها در دو سوم بیماران، سطح فاکتور رشد شبه انسولینی-1 (IGF-1) را به سطح عادی باز می گرداند.
دارو درمانی تومورهای نواحی ترشح ACTH:
این دسته از تومورها منجر به افزایش بیش از حد ترشح هورمون های استروئیدی بویژه کورتیزول شده و بیماری کوشینگ را ایجاد می کنند. درمان اصلی این تومورها جراحی است و دارو درمانی به طور معمول برای آنها استفاده نمی شود، مگر اینکه جراحی و رادیو تراپی به بیمار جواب نداده و یا قابل اجرا برای بیمار نباشند. البته گاهی اوقات تا زمانی که رادیو تراپی تاثیر خود را بگذارد، برای کنترل علایم و عوارض تومورهای نواحی ترشح ACTH از دارو درمانی به شکل تکمیلی استفاده می شود.
داروهای مورد استفاده برای تومورهای نواحی ترشح ACTH شامل داروهای سوماتوستاتینی همچون پازیرئوتید (سیگنیفور)؛ داروهای آنتی هیستامینی نظیر سیپروهپتادین (پری اکتین)؛ داروهای بازدارنده تولید استروئید نظیر اسیلودرستات (ایستوریا)، کتوکنازول، آمینو گلوتتیمید، اتومیدات، میتراپون، و میتوتان؛ داروهای مسدود کننده گیرنده کورتیزول مثل میفپریستون (کورلیم)؛ و اگونیست های دوپاین مانند کابرگولین و برومو کریتپتین هستند.
دارو درمانی تومورهای نواحی ترشح هورمون تحریک تیروئید:
در صورتی که جراحی به این تومورهای غده هیپوفیز جواب ندهد داروهای سوماتوستاتینی همچون اکترئوتید و لنترئوتید می توانند از میزان TSH تولیدی کم کرده و به کاهش اندازه تومور کمک نمایند. گاهی اوقات نیز این داروها را پیش از عمل جراحی تجویز می کنند تا سطح هورمون تیروکسین در خون تنظیم شده و اندازه تومور قبل زا جراحی کاهش یابد.
دارو درمانی تومورهای غیر کارکردی غده هیپوفیز:
علی رغم اینکه این تومورها تاثیری بر تولید هورمون های هیپوفیز ندارند، گاه ممکن است حسب صلاحدید جراح مغز و اعصاب، بعد از جراحی و رادیو تراپی برای شما داروهایی تجویز شوند. داروهای اگونیست دوپامین و داروهای سوماتوستاتینی در کند کردن و کوچک کردن برخی از تومورهای غیر کارکردی غده هیپوفیز موثرند.
برنامه های درمانی تومورهای غده هیپوفیز

برنامه های درمانی برای تومورهای غده هیپوفیز بسیار متنوع بوده و به طور معمول ترکیبی از شیوه ها می باشند. طبق برنامه کاری دکتر محمد صمدیان در کلینیک جامع قاعده جمجمه و هیپوفیز ایران، این برنامه ها بر اساس نوع تومور و محل آن عبارتند از:
درمان تومورهای کارکردی غده هیپوفیز
تومورهای پرولاکتینوما:
در این نوع از تومورها، برخلاف دیگر تومورهای غده هیپوفیز، جراحی اولین گزینه درمانی نیست. گاهی این تومورها فقط تحت نظر بوده و بجز آزمایش خون و MRI منظم سه ماهه، اقدامی صورت نمی گیرد. درمان تنها زمانی آغاز می شود که تومور از اندازه معینی بزرگتر شود. اولین شیوه درمانی، استفاده از داروهای مهار تولید پرولاکتین (کابرگولین یا برومو کریپتین) است. این داروها در عین حال جلو رشد و تکثیر سلول های تومورهای پرولاکتینوما را می گیرند. در صورتی که تومور در MRI بعدی محو شده باشد، درمان در این مرحله تمام خواهد شد و فقط بیمار لازم است هر چند وقت یکبار برای بررسی و آزمایش به جراح مغز و اعصاب خود مراجعه نماید.
برای درمان پرولاکتینوما در صورتی جراحی صورت می گیرد که بعد از 6 ماه دارو درمانی تومور به داروها جواب نداده و یا بزرگتر شود. دکتر محمد صمدیان به طور معمول زمانی جراحی را تجویز می کنند که داروها به پرولاکتینوما جواب ندهند، بیمار قصد بارداری داشته باشد، و یا بدن بیمار نتواند داروها را تحمل کند.
در مواقعی که دارو درمانی و جراحی در درمان پرولاکتینوما موثر نباشند، رادیو تراپی تجویز می شود.
تومورهای نواحی ترشح هورمون رشد:
تومورهای نواحی ترشح هورمون رشد در غده هیپوفیز در صورت عدم رسیدگی درمان در کودکان منجر به ژیگانتیزم و در بزرگسالان منجر به آکرومگالی می شوند. در این تومورهای آدنوم، اولین گزینه انتخابی، جراحی است. اما معمولاً با جراحی نمی توان همه تومور را از سر تخلیه کرد. گاهی اوقات داروهای سوماتوستاتین چند ماه پیش از جراحی برای بیمار تجویز می شوند. این دارو منجر به کوچک شدن تومورهای نواحی ترشح هورمون رشد شده و شانس تخلیه کامل تومور در جراحی مغز را افزایش می دهد.
در صورتی که بعد از جراحی تخلیه تومورهای نواحی ترشح هورمون رشد، سطح هورمون رشد و فاکتور رشد شبه انسولینی-1 (IGF-1) بالا باشد، دارو درمانی آغاز خواهد شد. داروهای مورد استفاده شامل اکترئوتید (ساندوستاتین)، لانرئوتید (سوماتولین دپولت)، و پازیرئوتید (سینوفیر لار) معروفترین داروهای سوماتوستاتین مورد استفاده برای درمان بعد از جراحی تومورهای نواحی ترشح هورمون رشد هستند که به صورت ماهانه تزریق می شوند. داروهای دیگر شامل پگویسومانت (مسدود کننده هورمون رشد) و کابرگولین نیز در کنار انواع سوماتوستاتین ممکن است حسب ضرورت تجویز شوند.
در صورتی که جراحی و دارو درمانی برای تومورهای نواحی ترشح هورمون رشد جوابگو نباشد، جراح مغز و اعصاب رادیو تراپی را تجویز خواهد نمود.

تومورهای نواحی ترشح ACTH:
این تومورها منجر به تحریک غدد فوق کلیه برای ترشح بیش از حد هورمون های استروئیدی بویژه کورتیزول (کورتون) و بروز بیماری کوشینگ می شوند. به همین دلیل جراحی اولین گزینه درمانی است. در صورتی که جراحی منجر به تخلیه کامل تومور نشود یا تومور مجدداً رشد کند، گزینه جراحی مجدد یا رادیو تراپی مطرح خواهد شود.
معمولاً رادیوتراپی تومورهای نواحی ترشح ACTH ماه ها و یا حتی سال ها طول می کشند. به همین دلیل داروهایی برای کنترل سطح کورتیزول تا اتمام درمان ارائه می شوند.
در صورتی که جراحی و رادیو تراپی به کنترل سطح کورتیزول کمک نکنند، ممکن است دارو درمانی و یا برداشتن غدد فوق کلیه در دستور کار درمان قرار بگیرند.
تومورهای نواحی ترشح هورمون تحریک تیروئید:
درمان اولیه این تومورها با جراحی است که معمولاً به خوبی به جراحی پاسخ می دهند. گاهی اوقات لازم است داروهایی را پیش از جراحی مصرف نمایید تا سطح هورمون تیروئید را تنظیم نموده و به کوچک شدن تومورتان کمک نماید.
گاهی اوقات رادیو تراپی و دارو درمانی همراه با جراحی تجویز می شوند که تاثیر درمان را حداکثر نمیاند. گاهی اوقات نیز در صورت عدم پاسخگویی به جراحی، یا عدم امکان جراحی، استفاده از رادیو تراپی و دارو درمانی به عنوان گزینه های درمانی تومورهای نواحی ترشح هورمون تحریک تیروئید به کار می روند.
داروهای مورد استفاده برای درمان تومورهای غده هیپوفیز در نواحی ترشح هورمون تحریک تیروئید شامل اکترئوتید، لانرئوتید، کابرگولین و برومو کریپتین هستند.
تومورهای نواحی ترشح گنادوتروپین ها:
هورمون های ایجاد شده توسط این دسته از تومورها به ندرت علایم و عوارضی عمده ایجاد می کنند و بنابراین به طور معمول تا زمانی که بدل به ماکرو ادم نشوند و به ساختارهای اطراف خود فشار وارد نیاورند، شناسایی نمی شوند.
درمان تومورهای نواحی ترشح گنادوتروپین ها به طور معمول شامل جراحی است و بهترین پاسخ را نیز می دهد. در صورت نیاز ممکن است بعد از جراحی، رادیو تراپی نیز برای تکمیل فرآیند درمانی تجویز شود.
در صورت بازگشت مجدد تومورهای نواحی ترشح گنادوتروپین ها بعد از جراحی، رادیو تراپی (اگر تاکنون استفاده نشده) و دارو درمانی تجویز خواهند شد. داروهای مورد استفاده شامل اگونیست های دوپامین (نظیر کابرگولین، و برومو کریپتون)، و یا سوماتوستاتین ها (همچون اکترئوتید، و لانرئوتید) هستند.
درمان تومورهای غیر کارکردی غده هیپوفیز
تورموهای ماکرو آدنوما
تومورهای بزرگ غده هیپوفیز را که منجر به عوارض و علایم شده اند به طور معمول با جراحی درمان می کنند. جراحی منجر به تمام شدن نشانه ها و علایم مرضی شده و در عین حال خطر آسیب به بافت های اطراف غده هیپوفیز را نیز کاهش می دهد.
در صورت صلاحدید و تشخیص جراح مغز و اعصاب، بلافاصله بعد از جراحی از رادیو تراپی و یا رادیو سرجری برای پاکسازی کامل محل تومور و از بین بردن هر سلولی احتمالی که ممکن است سرطانی هم باشد، استفاده می شود.
اگر بیماری از نظر بدنی نتواند جراحی را تحمل کند، از رادیو تراپی برای درمان ماکرو آدنوما استفاده خواهد شد. همچنین اگر در معاینات ادواری بعدی، مجدداً تومور بازگشت داشته باشد می توان رادیوتراپی همراه جراحی را برای درمان وی به کار برد.
به طور معمول دارو درمان به تومورهای ماکرو آدنوم غده هیپوفیز جواب نمی دهند.
تومورهای میکرو آدنوما
تومورهای کوچک غده هیپوفیز معمولاً در تصویر برداری های مغزی که به دلایل دیگری تهیه شده اند مشخص می شوند. این تومورهای خوش خیم کوچک معمولاً علایم و عوارض خاصی ایجاد نکرده و به دلیل اندازه کم خود به ساختارهای جانبی نیز فشاری وارد نمی آورند.
اکثر میکرو آدنوماهای غیر کارکردی در طول زندگی تغییری از نظر ماهیت و اندازه ندارند و بنابراین بسیاری از جراحان مغز اعصاب فقط در معاینات ادواری سالانه با تصویر برداری های مغزی مراقب آنها هستند. در صورتی که در ماهیت، شکل، و ابعاد میکرو آدنوماهای غده هیپوفیز تغییری صورت پذیرد و یا تومور منجر به علایم یا عوارضش شود، در آن صورت درمان آغاز خواهد شد.
درمان تومورهای سرطانی غده هیپوفیز
تومورهای سرطانی (کارسینوما) غده هیپوفیز تومورهای بسیار نادری هستند که در زمان تشخیص و شناسایی به نقاط دیگر بدن سرایت کرده اند. از آنجایی که تنها تعداد اندکی از مردم در سرتاسر جهان دچار این نوع از سرطان شده اند، اطلاعات بسیار کمی در مورد این تومورهای بدخیم وجود داشته و روش تشخیص و درمان آنها نیز بسیار دشوار است.
در حال حاضر تمرکز درمانی برای کارسینومای غده هیپوفیز شامل درمان های حمایتی یا تسکینی است. شکل غالب درمانی برای سرطان های بدخیم غده هیپوفیز شامل جراحی و رادیو تراپی است. این روش ها منجر به کاهش اندازه تومور، کاهش سرعت رشد تومور و کم به کاهش یا پیشگیری از علایم و عوارض آن می شوند. در صورت بازگشت مجدد تومور، ممکن است لازم به جراحی مجدد باشد.
داروهای مورد استفاده برای تومورهای سرطانی غده هیپوفیز معمولاً برای تنظیم سطح هورمونی غده هیپوفیز در حد کارکرد عادی تجویز می شوند. این داروها مشابه همان داروهای درمان آدنوما های غده هیپوفیز هستند اما دوزهای آنها بالاتر بوده و اکثراً در ترکیب با یکدیگر مصرف می شوند.
شیمی درمانی به عنوان برنامه ای جدید برای درمان سرطان های هیپوفیز به کار می رود. اما هنوز مشخص نیست که تا چه میزان می تواند به فرآیند درمان و از بین بردن تومورهای سرطانی غده هیپوفیز کمک نماید. در برخی بیماران دارای سرطان غده هیپوفیز، تموزولومید به عنوان داروی شیمی درمانی موثر بعد از جراحی و رادیو تراپی به کار رفته است.
درمان گیاهی تومور هیپوفیز
امروزه تبلیغات بسیاری در مورد درمان های گیاهی و اجتناب از درمان های دارویی و یا جراحی شنیده می شود. متاسفانه اکثر این مطالب در حد تبلیغات برای جلب مشتری بوده و هیچ مستند و مدرک علمی دالّ بر صحت آنها وجود ندارد. به ویژه اینکه اگر حتی گیاهی خاصیت درمانی داشته باشد، قطعاً ناشی از موادی است که در درون آن گیاه وجود دارد. این مواد دقیقاً همان موادی هستند که متخصصان ابتدا در گیاهان کشف نموده و سپس با استخراج فرمول شیمیایی آنها، عیناً همان مواد را به شکل انبوه، با روش های کاملاً استریل و علمی با غلظت های مشخص تولید نموده اند که به طور دقیق میزان مصرف آن مشخص است.
در عین حال امروزه برخی روش های طب مکمل و جایگزین همچون مصرف مکمل های غذایی، انواع ویتامین ها، گیاهان دارویی، رژیم های غذایی خاص، طب سوزنی، انرژی درمانی، ماساژ و موارد مشابه به میزان زیادی برای درمان انواع تومورهای خوش خیم و بدخیم مطرح شده اند. منظور از طب مکمل روش های درمانی است که همراه با روش های پزشکی جاری مورد استفاده قرار می گیرند. طب جایگزین شامل روش های درمانی غیر از آنهایی است که پزشکان شما برای درمان تومورهای غده هیپوفیز شما تجویز نموده اند.
طبق نظر دکتر محمد صمدیان، برخی از این روش ها بویژه روش های طب مکمل می توانند در بهبود مفید بوده و روند درمانی شما را تسریع نمایند، اما متاسفانه بسیاری از آنها اثبات پژوهشی نداشته و یا حتی در پژوهش های تخصص مشخص شده است که آسیب زا هستند. اکثر این مطالب در سایت ها و منابعی منتشر شده اند که به طور مستقیم و یا غیر مستقیم در حال فروش محصولات خود بوده و با استفاده از ادبیات مخصوص تبلیغات فروش و بازاریابی با تحریک هیجانات و احساسات شما، تنها به فکر افزایش سهم بازار و فروش بیشتر محصولات خود هستند.
به همین دلیل، پیش از اقدام به استفاده از درمان هایی غیر از تجویز پزشک برای تومور غده هیپوفیز، حتماً با جراح مغز و اعصاب خود مشورت نمایید. بسیاری از این داروها ممکن است در اثر ترکیب با داروهای فعلی، جراحی، شیمی درمانی، و یا رادیو تراپی شما اثر عکس گذاشته، آنها را خنثی نموده و یا منجر به آسیب های جدی یا حتی خدای ناکرده مرگ شوند.

تومور هیپوفیز و بارداری
در بارداری تقریباً تمامی تنظیمات بدنی مادران به هم می ریزد . غده هیپوفیز طی بارداری طبیعی دچار تغییرات زیر می شود:
- سطح تولید پرولاکتین 10 برابر شده و به موازات آن اندازه غده هیپوفیز هم افزایش می یابد.
- علی رغم افزایش بخش های ترشح کننده پرولاکتین، نواحی ترشح هورمون های گنادوتروپین کاهش یافته و بخش های ترشح کورتیکوتروپین، و تیروتروپین ثابت باقی می مانند.
- در نیمه دوم بارداری سطح خونی فاکتور رشدی شبه انسولینی-1 (IGF-1) 2-3 برابر حد طبیعی می شود.
- سطح خونی هورمون رهاسازی کورتیکوتروپین صدها برابر شده و منجر به تحریک تولید ACTH در هیپوفیز می شود.
- سطح خونی کورتیزول از هفته یازدهم بارداری 2-3 برابر حد نرمال می شود.
بنابراین، بارداری می تواند منجر به تشدید انواع تومورهای غده هیپوفیز شود. نکته بسیار مهم این است که به جز جراحی، تمامی روش های درمان تومورهای هیپوفیز باید حداقل 2 ماه پیش از شروع بارداری متوقف شوند و تا اتمام دوران شیردهی به هیچ وجه ادامه نیابند. به همین دلیل بهترین پیشنهاد برای زنانی که دارای تومورهای غده هیپوفیز هستند، بارداری برنامه ریزی شده و پس از اتمام دوره درمان تومورهای هیپوفیز است.
اما در صورتی که بارداری ناخواسته اتفاق افتاد، باید بلافاصله پس از تشخیص بارداری، تمامی شیوه های درمانی متوقف شوند تا کمترین آسیب به جنین وارد آید. چون رادیو تراپی و تمامی داروهای درمان تومورهای غده هیپوفیز مستقیماً بر جنین و مغز او تاثیر منفی گذاشته و انواع اختلالات را شکل می دهند که دامنه آنها از نقایص مادرزادی عمده جنین تا سقط جنین و مرگ مادر می تواند باشد.
تنها موردی که مصرف داروها مجاز هستند، تومورهای بخش های ترشح کننده ACTH هستند که منجر به سندرم کوشینگ می شوند که تنها در موارد اورژانس لازم به ادامه دارو درمانی (در صورت ناتوانی از جراحی) است.
خوشبختانه، در اکثر موارد، بیماران دارای تومورهای غده هیپوفیز با مدیریت و نظارت مستمر جراحان برتر مغز و اعصاب، با توقف درمان دارویی در دوره بارداری و شیردهی آسیب خاصی ندیده و می توانند با تحمل عوارض بارداری، زایمان و نوزاد سالمی داشته باشند.

بیماری آکرومگالی
آکرومگالی یک وضعیت اختلال هورمونی غده هیپوفیز است. در این بیماری غده هیپوفیز هورمون رشد را به میزان بسیار زیادی طی دوره بزرگسالی در بدن ترشح می نماید. به گفته دکتر محمد صمدیان جراح برتر مغز و اعصاب ایران، در بیماری آکرومگالی به دلیل افزایش بیش از حد هورمون های رشد، استخوان های بیماران بیش از حد طبیعی رشد می کنند. این رشد بی رویه در بزرگسالی، به دلیل بسته شدن صفحات اپی فیز، منجر به افزایش طول استخوان و افزایش قد فرد نمی شود. در عوض ضخامت استخوان های بدن در ناحیه دست، پا، و صورت ایجاد می گردد.
آکرومگالی بیماری شایعی نیست. علایم بیماری آکرومگالی اغلب اوقات به تدریج و بسیار آرام خود را طی چندین سال نشان می دهند. اما در صورتی که این بیماری درمان نشود، سطوح بالای هورمون های رشد ترشح شده از غده هیپوفیز می توانند سایر بخش های بدن (علاوه بر استخوان ها) را دچار اختلال و آسیب نمایند.
علامت معروف و رایج آکرومگالی بزرگ شدند دست ها و پاها است. معمولاً افراد بزرگسال زمانی متوجه افزایش هورمون های رشد هیپوفیز و بروز آکرومگالی می شوند که در می یابند انگشترها یا کفش هایشان دیگر اندازه آنها نیست و برایشان کوچک شده است. با توجه به اینکه آکرومگالی ماهیتی تدریجی دارد، علایم و عوارض آن ممکن است تا سال ها مشخص و عینی نباشند. در بسیار اوقات افراد تنها زمانی متوجه بروز آکرومگالی می شوند که عکس های قدیمی خود را با عکس های جدیدتر خویش مقایسه می نمایند.
دلایل بروز آکرومگالی به طور معمول یا تومورهای خوش خیم غیر سرطانی (آدنوم) هیپوفیز هستند و یا تومورهایی که در سایر بخش های بدن همچون لوزالمعده (پانکراس) یا ریه ایجاد شده اند. تومورهای آدنوم هیپوفیز منجر به افزایش تولید هورمون رشد درون هیپوفیز شده و علایم و عوارض آکرومگالی را تولید می نمایند. به طور معمول دلیل سر درد و مشکلات بینایی در آکرومگالی این است تومورهای درون هیپوفیز بزرگ شده و به نواحی مجاور آن در مغز فشار وارد آورده اند.
تومورهای خارج از هیپوفیز نظیر تومورهای ریه و لوزالمعده به دلیل اینکه خودشان هورمون رشد ترشح می کنند، منجر به بروز آکرومگالی می شوند. گاهی اوقات این تومورها حتی هورمون های تحریک تولید هورمون رشد (GH-RH) را تولید می کنند که از طریق جریان خون به مغز رفته و هیپوفیز را وادار به افزایش تولید هورمون رشد می نماید.

به گفته دکتر محمد صمدیان جراح برتر مغز و اعصاب کلینیک جامع قاعده جمجمه و هیپوفیز ایران علایم و عوارض کلی آکرومگالی از فردی به فرد دیگر متفاوتند و ممکن است یک فرد همه علایم این بیماری را از خود نشان ندهد. به طور کلی علایم و عوارض آکرومگالی عبارتند از:
| · بزرگ شدن دست ها | · بزرگ شدن استخوان بالای ابرو |
| · بزرگ شدن پاها | · ضخیم شدن پوست |
| · پهن شدن صورت | · چرب شدن پوست |
| · بزرگ شدن بینی | · عرق کردن بیش از حد بدن |
| · بزرگ شدن لب ها | · بوی بد عرق بدن |
| · بزرگ شدن زبان | · منگوله های پوستی (زوائد برجسته پوستی) |
| · ضعف مفاصل | · خستگی مفرط |
| · درد مفاصل | · ضعف عضلانی |
| · محدودیت حرکتی مفاصل | · صدای عمیق و گرفته |
| · رشد تارهای صوتی | · خر و پف شدید |
| · رشد سینوس ها | · مشکلات بینایی |
| · سر دردهای شدید و پایدار | · مشکلات نعوذی (در مردان) |
| · بی نظمی قاعدگی و پریود (در زنان) | · کاهش /فقدان میل جنسی |

سندرم کوشینگ
سندرم کوشینگ یکی از اختلالات شایع مرتبط با غده هیپوفیز است. در سندم کوشینگ بدن فرد بیمار در طول زمان هورمون کورتیزول (کورتون) زیادی بیش از حد عادی تولید و ترشح می کند. تولید بیش از حد کورتیزول منجر به بروز علایم بیماری کوشینگ می شود که شامل ایجاد برجستگی کوهان مانند بین دو کتف شما در پشت و پارگی های زیر پوستی صورتی یا بنفش رنگ در سطح بدن به ویژه شکم هستند. در عین حال سندرم کوشینگ می تواند منجر به فشار خون بالا، کاهش تراکم استخوانی، و در برخی اوقات دیابت نوع 2 شود.
دلایل بروز بیماری کوشینگ متعدد هستند. یکی از دلایل رایج بیماری کوشینگ مصرف بیش از حد داروهای خوراکی و یا تزریقی حاوی کورتون (کورتیزول) است. گاهی اوقات نیز بدن شما بیش از حد متعارف و طبیعی کورتیزول را تولید می کند. هورمون کورتیزول از غده های فوق کلیه ترشح می شود. اما مسیر کنترلی هورمون کورتیزول از طریق غده هیپوفیز کنترل می شود. به همین دلیل بروز انواع وسیعی از تومورهای غده هیپوفیز می تواند منجر به افزایش کورتیزول و بروز سندرم کوشینگ گردد.
تومورهای خوش خیم غیر سرطانی هیپوفیز (آدنوم) می توانند خودشان هورمون آدرینو کورتیکو تروفیک (ACTH) را ترشح کنند. هورمون ACTH عامل تحریک غده فوق کلیه برای ترشح بیشتر کورتیزول است. در برخی موارد بسیار نادر، تومورهایی در خارج از مغز که ممکن است سرطانی و بدخیم یا غر سرطانی و خوش خیم باشند نیز قادرند هورمون های ترشح ACTH را تولید نمایند که در نتیجه منجر به تحریک هیپوفیز، ترشح بیشتر ACTH، افزایش تولید کورتیزول و در نتیجه بروز بیماری کوشینگ شوند. این تومورها در ریه ها، لوزالمعده (پانکراس)، تیروئید و یا حتی تیموس ممکن است وجود داشته باشند. سایر علل ایجاد ممکن است به دلیل وجود تومور در خود غده فوق کلیه و یا زمینه های وراثتی باشد که اینگونه موارد بسیار نادرند.

به گفته دکتر محمد صمدیان جراح برجسته مغز و اعصاب کلینیک جامع قاعده جمجمه و هیپوفیز ایران، درمان بیماری کوشینگ می توان با موفقیت تمامی علایم و عوارض بیماری را برطرف نماید. طبق بررسی های صورت گرفته علایم و عوارض عمده در سندرم کوشینگ به طور کلی شامل موارد زیر می باشند:
- ترک خوردگی صورتی یا بنفش زیر پوست حفره شکمی، ران ها، سینه، و بازوها
- نازک شدن پوست
- شکننده شدن پوست
- پارگی مکرر پوست
- کاهش سرعت خوب شدن زخم ها
- کاهش سرعت خوب شدن جای گزش حشرات
- کاهش سرعت خوب شدن بیماری های عفونی
- آکنه
علایم اختصاصی سندرم کوشینگ در زنان عبارتند از:
- ضخیم شدن موهای صورت
- مشخص شدن بیشتر موهای صورت
- بی نظمی قاعدگی و پریود ماهانه
- حذف قاعدگی و پریود ماهانه
همچنین، سندرم کوشینگ در مردان نیز علایمی اختصاصی دارد که عبارتند از:
- کاهش میل جنسی
- کاهش توان باروری
- مشکلات نعوذی



اگر شخصی دچار سرطان غده هیپوفیز بشه آیا با جراحی خوب میشه یا باید از روشهای بعد جراحی مثل شیمی درمانی و غیره استفاده کنه؟
بستگی به نوع تومور، گرید و استیج تومور مغزی دارد
لطفا رفرنسهای جدید معتبر در مورد مطالعات جدید هیپوفیز قرار بدین. ممنون
سایت های معرفی شده در انتهای مقاله جز معتبرترین وبسایت ها مناسب عموم مردم گرامی است