عناوین مهم
بسیاری از مردم دو اصطلاح کما و مرگ مغزی را به اشتباه به جای یکدیگر به کار می برند و تفاوت مرگ مغزی و کما را نمی دانند. این در حالیست که این دو وضعیت کاملاً متفاوتند. فردی که دچار مرگ مغزی شده است، ارتباط اصلی بین سیستم عصبی مرکزی او با سایر اندام های بدن به طور کامل قطع شده است و علایم حیاتی فرد مانند تنفس و ضربان قلب بدون استفاده از تجهیزات بیمارستانی و ونتیلاتور متوقف می شود. این در حالیست که در وضعیت کما، فرد دچار کاهش شدید سطح هوشیاری شده است، با این حال، علایم حیاتی و طبیعی بدن ادامه دارند و سلول های مغزی همچنان زنده هستند. در این مطلب قصد داریم تفاوت مرگ مغزی و کما را به طور کامل شرح دهیم تا با تفاوت های آن ها به طور کامل آشنا شوید و هرگز مرگ مغزی را با کما اشتباه نگیرید.
کما چیست؟

کما یک وضعیت ادامه دار و نسبتاً طولانی کاهش و از بین رفتن آگاهی و سطح هوشیاری است. در طول کما، یک فرد نسبت به محرک های محیطی واکنشی نشان نمی دهد. با این حال فرد در حالت کما زنده است و انگار به خواب عمیق فرو رفته است. هرچند بر خلاف خواب، فردی که به کما فرو رفته است با هیچ محرک محیطی مثل درد بیدار نمی شود.
چه عواملی باعث ایجاد وضعیت کما می شوند؟
کما در نتیجه آسیب به بافت و سلول های مغزی رخ می دهد. این آسیب می تواند در نتیجه افزایش فشار روی بافت مغز، خونریزی، کاهش سطح اکسیژن بافت مغز و یا عفونت ایجاد شود. آسیب به بافت و سلول های مغزی می تواند نتایج بلند مدت و دائمی و یا موقتی داشته باشد. بیش از پنجاه درصد از موارد کما در نتیجه ضربات وارده به سر و جمجمه در نتیجه تصادفات و سوانح ایجاد می شود.. مشکلاتی که می توانند سبب فرو رفتن فرد به وضعیت کما شوند عبارتند از:
آسیب مغزی آنوکسیک :
این وضعیت مغز در نتیجه کاهش اکسیژن رسانی به بافت مغز رخ می دهد. کمبود اکسیژن حتی برای چند دقیقه می تواند باعث مرگ سلول ها و بافت های مغز شود. آسیب مغزی آنوکسیک در نتیجه حملات قلب ، ضربات وارده به سر، سوء مصرف مواد مخدر و دارو ، و یا مسمومیت به وجود می آید.
تروما ( آسیب فیزیکی ) :
ضربات وارده به سر می توانند باعث خونریزی و متورم شدن بافت مغز شوند. وقتی بافت مغز در نتیجه ضربات وارد شده به سر دچار تورم می شود، مایع مغزی نخاعی باعث فشار به سایر بافت ها و بخش های مغز می شود. تورم بافت مغز و فشار روی جمجمه می تواند باعث شود که مخچه و ساقه مغز به سمت پایین حرکت و روی نخاع فشار وارد کنند وسبب بروز مشکلات حرکتی و کاهش سطح هوشیاری بدن شوند.
تورم بافت مغز:
تورم بافت و سلول های عصبی گاهی بخاطر فشار و ضربات فیزیکی نیست. گاها این تورم در نتیجه تغییرات هورمونی، تغییر تعادل الکتریسیته مغز و همچنین عفونت های ویروسی یا باکتریایی ایجاد می شود.
خون ریزی مغزی در نتیجه آنوریسم مغزی
تومورها و همچنین افزایش فشار خون سبب افزایش فشار روی بافت مغز و در نتیجه فرو رفتن مغز به حالت کما شود.
قند خون:
در افراد دچار دیابت، وقتی سطح خون خیلی بالا یا پایین می رود خطر فرو رفتن به وضعیت کما را تجربه می کنند. این نوع کما معمولا به محض برگشتن سطح قند خون به حالت نرمال برطرف می شود.
عفونت ها :
بیماری های عفونی در سیستم عصبی مرکزی بدن مانند مننژیتیس و آنسفالیتیس می توانند سبب کما شوند.
مواد سمی (تاکسین ها):
موادی که به طور رایج در بدن تولید می شوند اگر به سطوح غیر نرمال برسند بدن را مسموم می کنند. به عنوان مثال افزایش سطح اوره در خون در نتیجه بیماری های کبدی و افزایش سطح کربن دی اکسید در نتیجه حملات شدید آسم می توانند باعث ایجاد اختلال در فعالیت سلول های مغزی و در نتیجه مرگ آن ها شوند.
انواع کما
کما انواع مختلفی دارد که عبارتند از:
آنسفالوپاتی سمی – متابولیک :
این وضعیت، عملکرد مغز را تحت تأثیر قرار داده و علایمی مانند حس گیجی و بیهوشی را به همراه دارد. این وضعیت معمولاً قابل بازگشت است. دلایل این نوع از کما متفاوتند و شامل بیماری های سیستماتیک بدن ، عفونت های ویروسی و باکتریایی، نقص عضو و سایر عوامل می شوند.
حالت زندگی نباتی :
این نوع از کما ، یک وضعیت شدید از کاهش و از بین رفتن سطح هوشیاری را به وجود می آورد. فرد در این وضعیت کاملاً نسبت به محیط اطراف خود ناآگاه است و هیچ حرکتی را به صورت ارادی نمی تواند انجام دهد. در حالت زندگی نباتی، فرد ممکن است به سطح خفیفی از بیداری مانند حرکات غیر ارادی صورت و باز شدن چشم ها دست پیدا کند اما با این وجود مغز فعالیت خاصی ندارد. در این حالت، بدن علایم حیاتی خود را حفظ کرده و چرخه های خواب و بیداری کاملاً در فرد رخ می دهد.
کما و بیهوشی در نتیجه استفاده از داروهای بیهوشی:
در این حالت فرد به طور موقت به کما فرو می رود تا اثرات و درد ناشی از آسیب های مختلف را حس نکند و خونریزی و تورم بافت مغز با کاهش فعالیت آن به کمترین سطح ممکن برسد.
آیا درمان مؤثری برای کما وجود دارد؟
درمان کما معمولاً به عامل ایجاد این وضعیت بستگی دارد. افراد نزدیک به بیمار باید حداکثر اطلاعات مورد نیاز را به پزشک معالج بدهند تا پزشک متناسب با وضعیت و سوابق گذشته بیمار نسبت به اتخاذ راهکار درمانی مناسب اقدام کند. به عنوان مثال در حالتی که وضعیت کما در نتیجه عفونت های باکتریایی ایجاد شده باشد، تزریق آنتی بیوتیک های قوی می تواند تورم بافت مغز را کاهش داده و سطح هوشیاری بیمار را به حالت نرمال برگرداند. با این حال ریکاوری از وضعیت کما در افراد مختلف قابل پیش بینی نیست و به هر میزان که سلول های مغزی آسیب دیده باشند و دچار مرگ شده باشند ، احتمال بازگشت از وضعیت کما کمتر می شود زیرا سلول های مغزی قابلیت تولید مجدد و بازسازی خود را ندارند.
مرگ مغزی چیست؟
مغز انسان وظیفه ایجاد هماهنگی و کنترل ارادی و غیر ارادی سایر بافت ها و اعضای بدن را به عهده دارد. مرگ مغزی که معمولاً به نام مرگ ساقه مغز نیز شناخته می شود وضعیتی است که در آن مغز دیگر قادر به ارسال پیام به سایر اعضای بدن نیست و علایم حیاتی فرد صرفاً با کمک تجهیزات کمکی ادامه پیدا می کند. از آنجایی که بافت مغز قابلیت بازسازی خود را ندارد، فردی که دچار مرگ مغزی شده است ، از نظر قانونی مرده محسوب می شود و هیچ شانسی برای ادامه حیات ندارد.
ساقه مغز بخش پایینی مغز است و به نخاع متصل شده است. ساقه مغز وظیفه اصلی کنترل و هدایت بسیاری از مکانیسم های طبیعی و غیر ارادی بدن مانند تنفس، ضربان قلب، بلعیدن و کنترل فشار خون را به عهده دارد. پس از مرگ مغزی بسیاری از این مکانیسم های طبیعی از بین می روند به همین دلیل است که بدن دیگر قابلیت بازگشت به حالت نرمال را ندارد.
دلایل مرگ مغزی
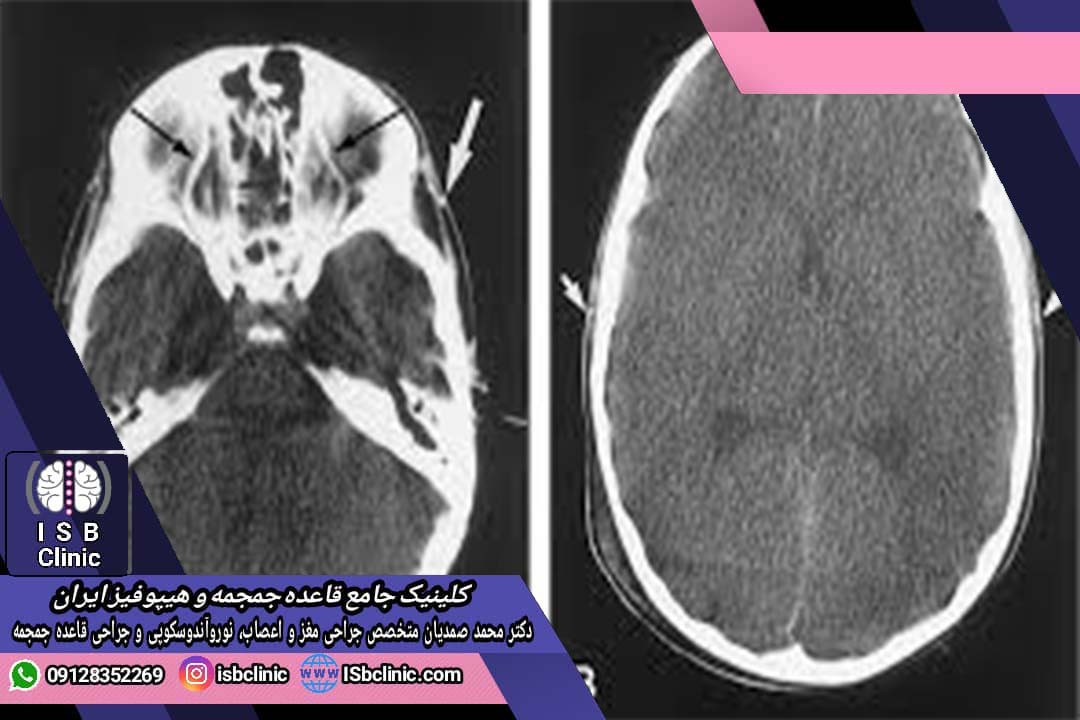
مرگ مغزی می تواند در نتیجه توقف خون رسانی و رسیدن اکسیژن به مغز رخ دهد. این اتفاق در نتیجه حملات قلبی عروقی، توقف ضربان قلب، سکته مغزی و ایجاد لخته خون در سر رخ می دهد. برخی عوامل دیگر مانند ضربات شدید سر، هموراژ مغز ، تومور های مغزی و عفونت های ویروسی مانند آنسفالیت می توانند سبب مرگ مغزی شوند.
به منظور تشخیص قطعی مرگ مغزی، فرد در بیمارستان تحت آزمایشات ویژه ای مانند کاهش شدید دمای بدن، تزریق داروهای محرک و همچنین تست های فیزیکی مانند تاباندن نور به
مردمک چشم قرار می گیرد.
تفاوت مرگ مغزی و کما و زندگی نباتی
تفاوت مرگ مغزی و کما و زندگی نباتی که ممکن است در نتیجه آسیب های شدید مغزی رخ دهند در این است که در حالت کما و زندگی نباتی فرد شانس بازگشت به زندگی طبیعی را دارد اما در مرگ مغزی هیچ امیدی برای بازگشت فرد به هوشیاری و بازگشت علایم حیاتی بدن نیست. بنابراین بر خلاف باور برخی افراد، هرگز مرگ مغزی را با کما اشتباه نگیرید.
ساقه اصلی مغز در افرادی که دچار وضعیت نباتی شده اند همچنان به فعالیت خود ادامه می دهد و این به آن معناست که همچنان سطحی از هوشیاری وجود دارد، تنفس بدون دستگاه های کمکی امکان پذیر است و همچنین شانس اندکی برای بازگشت فرد به حالت عادی وجود دارد چون فعالیت های اصلی مغز همچنان به طور اتوماتیک و طبیعی انجام می شوند.
نکته اصلی تفاوت مرگ مغزی و کما، در مورد مرگ مغزی وجود دارد این است که ضربان قلب ممکن است به صورت طبیعی و برای مدتی ادامه پیدا کند چون قلب انسان تنها عضوی است که برای فعالیت از مغز دستور نمی گیرد. با این حال بدون وجود سایر علایم طبیعی مانند تنفس ، زنده نگه داشتن سایر بافت ها و اعضای بدن برای مدت طولانی در فردی که دچار مرگ مغزی شده است امکان پذیر نیست. بعد از مرگ مغزی، امکان اهدای برخی از اندام و ارگان های بدن مانند کبد، کلیه ، قلب و قرنیه ها به منظور پیوند عضو وجود دارد.
آسیب های مغزی که منجر به فرو رفتن فرد به وضعیت کما می شوند در صورت تشخیص و درمان به موقع ممکن است سبب تشدید تخریب و آسیب به بافت مغز شوند و در نهایت یک وضعیت قابل بازگشت کما را تبدیل به وضعیت جبران ناپذیر مرگ مغزی کنند. به منظور پیشگیری از وقوع مرگ مغزی ، بیمار باید در اسرع وقت و ضمن کنترل علایم حیاتی به بیمارستان رسانده شود. تیم دکتر محمد صمدیان، متخصص جراحی مغز و اعصاب ، با سال ها سابقه در انجام عمل های جراحی با روش های اندوسکوپیک و پیشرفته در بیمارستان لقمان توانسته است جان بسیاری از بیمارانی که دچار آسیب های مختلف مغزی شده اند را نجات دهد.
منابع :
https://www.nhs.uk/conditions/brain-death/
https://www.webmd.com/brain/coma-types-causes-treatments-prognosis



1 Comment
بسیار عالی ممنون از مطالب خوب و حق