عناوین مهم
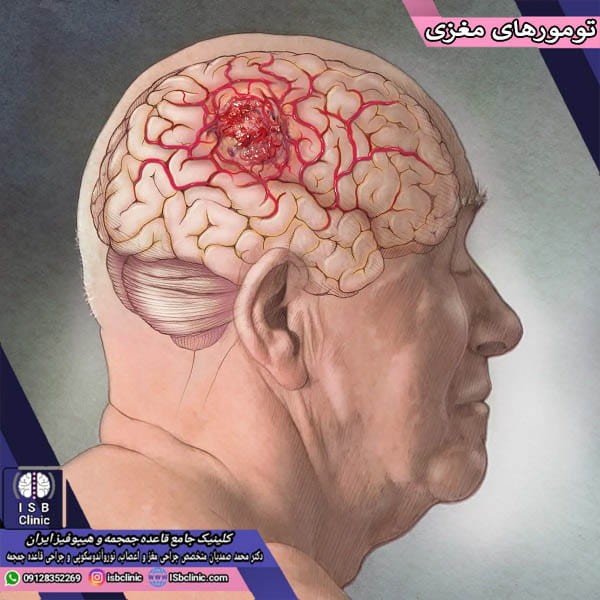
انواع تومورهای مغزی خوش خیم و بد خیم
تومورهای مغزی شامل مجموعه ای از سلول های غیر عادی در مغز هستند که جزو بافت های اصلی مغز به حساب نمی آیند. مغز و نخاع به عنوان دستگاه اعصاب مرکزی در درون ساختار استخوانی بسیار سخت جمجمه و ستون فقرات قرار گرفته اند که وظیفه محافظت در برابر ضربه را به عهده دارند. هر گونه توده اضافی در این فضای محدود و محصور منجر به بروز مشکل خواهد شد.
تومورهای مغزی چه خوش خیم یا بدخیم و چه سرطانی و یا غیر سرطانی، در صورت رشد می توانند منجر به افزایش فشار درون جمجمه شوند. این امر منجر به آسیب دیدن بافت های مغزی شده و تهدید کننده جدی سلامت و حتی زندگی است. طبق بررسی های دکتر محمد صمدیان، جراح برتر مغز و اعصاب تهران، مواردی همچون سن، وراثت و سابقه خانوادگی، نژاد، مواجهه با اشعه و تابش، مواجهه با مواد شیمیایی و رادیو اکتیو، و نداشتن سابقه ابتلا به آبله مرغان در کودکی جزو موارد خطرساز ابتلاء به انواع تومورهای مغزی هستند.
در صورت مواجهه با هر یک از علایم تومورها لازم است به سرعت به جراح مغز و اعصاب مراجعه نمایید تا با تشخیص و درمان به موقع و مناسب، از آسیب ها و مخاطرات جانی ناشی از تومورهای مغزی در امان بمانید.
انواع و دسته بندی تومورهای مغزی
- تومور های مغزی دو نوع هستند: تومورهای اولیه و ثانویه. نوع اول تومورهای اولیه و جز تومورهای خوش خیم هستند، از خود مغز شروع می شوند و حدود ۲۰ درصد از تومورها را شامل می شوند و مرگ و میر در این بیماران بسیار پایین است. نوع دوم تومورهای هستند که از قسمت های دیگر بدن شروع می شوند و به مغز می رسند که به این نوع تومورها ، تومورهای متاستاتیک می گویند. این تومورها یعنی تومورهای بدخیم دارای ویژگی تهاجمی هستند و به سرعت میتوانند به نقاط مختلف مغز حمله کنند، این نوع از بیماری عموما با مشکل همراه است و نیاز به یک سری اقدامات خاص دارد.همچنین تومور های مغزی به دو دسته مهم تومورهای خوش خیم و بدخیم تقسیم می شوند. تشخیص نوع تومور در درمان آن بسیار موثر است . این تشخیص حتما باید توسط متخصص مغز و اعصاب صورت گیرد. مغز عضوی از بدن است که بسیار حساس و پر اهمیت می باشد .بنابراین در صورت ابتلا به تومور حتما به دنبال بهترین جراح مغز و اعصاب باشید. باید بدانید که همه تومورها کشنده نیستند و هر روز با پیشرفت علم روش های جراحی مغز و جراحی های تومور مغز میزان مرگ و میر تا حد زیادی کاهش پیدا کرده است.در این بین شاید درباره درجه یا گرید (grade) تومورهای مغزی شنیده باشید. وقتی صحبت از درجه چهار یک تومور مغزی میشود یعنی این تومور کشنده و بدخیم است و گرید یک آن جز تومورهای خوش خیم است. همانطور که توضیح داده شد اگر تومور از بافت مغز تشکیل شود تومور اولیه و اگر تومور از ناحیه دیگری به مغز انتشار پیدا کند به آن تومورهای ثانویه میگویند. تومورهای ثانویه یا متاستاتیک در گروه تومورهای مغزی کشنده قرار میگیرند و علائمی که دارند موجب اختلال، نقص، فلج و یا مرگ فرد میشود.

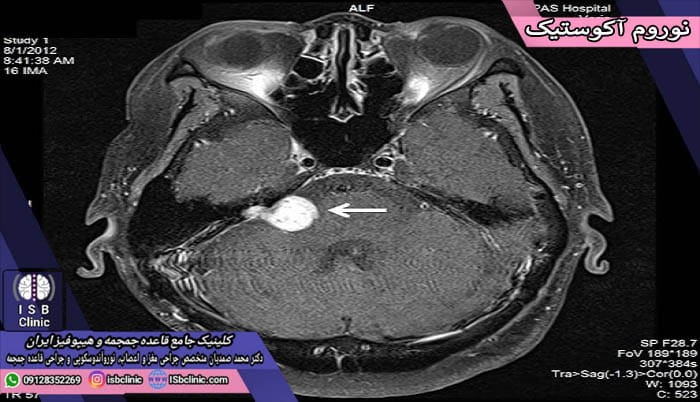
تومور مغزی پشت گوش (نوروم آکوستیک)
نوروم آکوستیک یا تومور مغزی پشت گوش نوعی از تومورهای خوش خیم مغز است که به نام شووانوم وستیبولار نیز شناخته می شود. تومورهای مغزی پشت گوش (سی پی انگل) در طول سالیان دراز رشدی بسیار آهسته دارند و در جاهای دیگر بدن پخش نمی شوند. این تومورها روی اعصاب شنوایی و تعادلی (عصب هشتم مغزی) رشد می کنند و به همین دلیل در صورت بزرگ شدن می توانند مشکلاتی مثل از دست رفتن شنوایی و عدم تعادل را ایجاد نمایند.
در صورتی که تومور مغزی پشت گوش (آکوستیک نوروما) خیلی بزرگ شود ممکن است برای فرد مخاطراتی ایجاد نماید، اما تقریباً همه این تومورها براحتی با جراحی مغز و اعصاب برداشته و درمان می شوند. نوروم آکوستیک بطور معمول در سنین بین 30 تا 60 سالگی به وجود آمده و در داخل سر و جمجمه رشد می کند.
به طور معمول دو نوع از نوروم آکوستیک شناخته شده اند:
- نوع منفرد
- نوع ناشی از نوروفیبروماتوز نوع 2 (NF2).
نوروفیبروماتوز نوع 2، گونه ای بیماری ارثی است که شامل رشد تومورهای غیر سرطانی در سیستم اعصاب است. تومورهای مغزی پشت گوش رایج ترین نوع از نوروفیبروماتوزها بوده و معمولاً در حدود 30 سالگی ظاهر می شوند. نکته قبل توجه اینکه نوروفیبروماتوز نوع 2 گونه ای بیماری عصبی بسیار نادر است که تنها 5% از نوروم های آکوستیک را در بر می گیرد. باقی 95% این تومورها از نوع منفرد هستند.
همانطور که پیشتر گفته شد، دلیل بروز 5 درصد از نوروم های آکوستیک (سی پی انگل) بیماری نوروفیبروماتوز نوع 2 است. اما در مورد نوع منفرد، پزشکان و متخصصان هنوز علت قطعی و مشخصی را نیافته اند. یکی از علت های مهم احتمالی، مواجهه سر و گردن با تابش های شدید اشعه های مضر، همچون اشعه ایکس، تشعشعات اتمی، و اشعه ماوراء بنفش باشد.
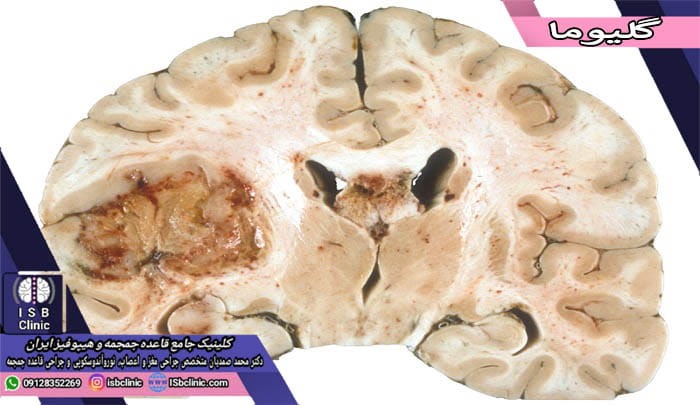
تومور گلیوم مغز
گلیوما یا تومور گلیوم مغزی از رایج ترین تومورهای اولیه مغزی است که در مغز و نخاع به وجود می آید. تومورهای گلیوم مغزی معمولاً از سلول های گلیایی که همچون چسب نورون ها را به هم متصل می کنند، ایجاد می شوند. وظیفه سلول های گلیایی حفاظت، حمایت و تغذیه نورون های مغز و نخاع است.
تومورهای گلیوم مغز از نظر خاستگاه سلولی به سه دسته عمده تقسیم می شوند:
- آستروسیتوما: شامل آستروسیتوما، آستروسیتومای آناپلاستیک، و گلیوبلاستوما هستند.
- آپاندیموما: شامل آپاندیمومای آناپلاستیک، آپاندیمومای میکزوپاپیلاری، و ساب آپاندیموما هستند.
- اولیگو دندرو گلیوما: شامل اولیگو دندرو گلیوما، اولیگو دندرو گلیومای آناپلاستیک، و اولیگو آستروسیتومای آناپلاستیک هستند.
تومورهای گلیوم مغز بر اساس نوع سلولی که از آن ایجاد شده اند، ویژگی های ژنتیک، سرعت رشد، اندازه و محل آنها از خصوصیات متفاوتی برخوردار بوده و در نتیجه علایم متفاوتی ایجاد می کنند. مهمترین علایم تومور گلیوم مغز عبارتند از:
| سر درد | فقدان حافظه |
| حالت تهوع | تغییرات شخصیت |
| استفراغ | تحریک پذیری |
| اغتشاش شعور | مشکلات حفظ تعادل |
| از بین رفتن کارکردهای مغزی | تکرّر ادرار |
| مشکلات زبانی | تاری دید |
| تشنج در افراد بدون سابقه قبلی | از دست دادن بینایی جانبی |
| دو بینی |
همچون اغلب تومورهای دیگر مغزی و نخاعی، علت دقیق بروز تومورهای گلیوم مغز نامشخص است. اما برخی عوامل خطرساز قطعی برای این تومورها شناسایی شده اند:
- سن: بیشترین میزان بروز گلیوما بین 45 تا 65 سالگی است.
- مواجهه با تابش: افرادی که در معرض تابش های یونیزه کننده (همچون پرتو های اشعه ایکس، مواد هسته ای، میدان های الکترومغناطیس، دکل های برق فشار قوی، امواج دستگاه های پارازیت انداز ماهواره، و …) هستند، احتمال بیشتری برای ابتلا به سرطان و انواع گلیوما دارند.
- سابقه خانوادگی: با اینکه گلیوما ارثی نیست، اما در صورتی که یکی از اعضای خانواده دارای گلیوما باشد، ریسک احتمال ابتلای آن در سایر اعضای خانواده 2 برابر می شود.
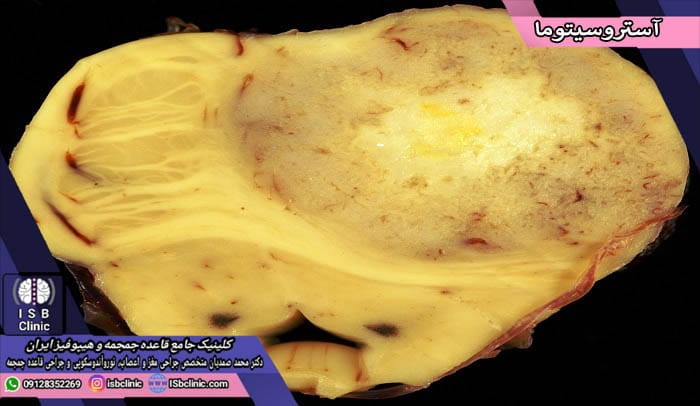
تومورهای مغزی آستروسیتوما
نوعی از نئوپلاسم دستگاه اعصاب مرکزی محسوب می شوند که از سلولهای آستروسیت (شعاعی) نامیرا هستند. این تومورها بسیار خطرناکند و در صورت شدید بودن، طول عمر فرد بعد از تشخیص بین 1 تا 10 سال است. تومور مغزی آستروسیتوما شایعترین نوع تومورهای مغزی بوده و در مردان اندکی بیش از زنان است. انواع آستروسیتوماها عبارتند از:
- درجه 1
- آستروسیتومای پیلوسیتیک: توموری بسیار محدود با رشد کم است. معمولاً در مخچه و بالای گردن پدیدار شده، متاستاز نداده و جز جراحی، نیازمند شیمی درمانی و رادیوتراپی نیست.
- آستروسیتومای سلول های غول پیکر زیر اپاندیم (SEGA): بیشتر در سنین پایین و همراه با بیماری تصلب دکمهای (اسکلروز توبروز) رخ میدهد. محل رشد آن درون بطنهای مغزی بوده و اکثراً منجر به هیدروسفالی میشود. این تومورها با جراحی به راحتی برطرف میشوند.
- درجه 2
- آستروسیتومای منتشر: تومورهای تهاجمی بدون مرز مشخص از بافت های کناری خود در مغز هستند که جراحی به تنهایی برایشان کافی نیست. تشخیص بر اساس نمونهبرداری میکروسکوپی مقدور است.
- زانتو آستروسیتومای پله مورفیک: معمولاً در لوب گیجگاهی بوده و همراه با تشنج و صرع است. شکل سلول های این تومور بسیار متنوع بوده و معمولاً با جراحی به راحتی درمان میشود.
- درجه 3
- آستروسیتومای آناپلاستیک: شکل شدیدتر آستروسیتومای منتشر است که تهاجمی تر بوده و رشد سریعتری دارد. این نوع تومورها علاوه بر جراحی به طور حتم نیازمند رادیوتراپی و شیمی درمانی هستند.
- درجه 4
- گلیوبلاستوما (GBM): شدیدترین، تهاجمی ترین و رایج ترین نوع هستند (60% کل موارد). در این وضعیت بافتهای مختلف مغزی مرده و حتی رگهای خونی جدیدی برای تومور در مغز شکل گرفتهاند. در 10% موارد گلیوبلاستوما ناشی از تشدید وضعیت آستروسیتومای آناپلاستیک بود و در جوانان مشاهده میشود. اما در 90% اوقات مستقیماً بصورت تومور درجه 4 به وجود آمده و در افراد بالای 60 سال مشاهده میشود.
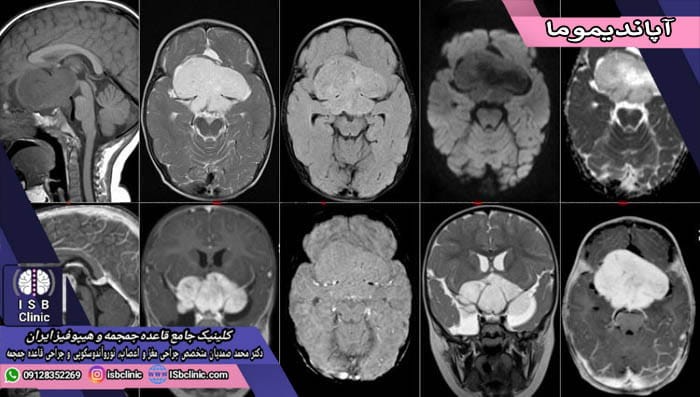
تومورهای مغزی آپاندیموما
تومور مغزی آپاندیموما نوعی از تومورهای گلیوما هستند که از سلول های گلیایی نشأت می گیرند. احتمال و دامنه محل شکل گیری آپاندیموما در مغز و نخاع زیاد است، اما بیشتر در بطن ها و فضاهای خالی از سلول دستگاه اعصاب مرکزی رشد می کند. به همین دلیل، در مجاورت مایع مغزی-نخاعی بوده و به راحتی ممکن است در کل دستگاه اعصاب مرکزی پخش شوند.
تومور مغزی آپاندیموما تنها 1.7% سرطان های مغز و نخاع را شامل می شود. احتمال بروز آن در کودکان و نوجوانان بیش از بزرگسالان بوده و انواع تومورهای آپاندیموما عبارتند از:
- ساب آپاندیموما (درجه 1):
این تومورها خوش خیم بوده و رشد بسیار آرامی دارند. در نزدیکی بطن های مغزی تشکیل شده و در بزرگسالان بیش از کودکان شایع هستند. شایعترین نوع آپاندیموما، در بطن چهارم مغزی شکل می گیرد. شایعترین نوع ساب آپاندیموما، در بطن چهارم مغزی شکل می گیرد که پشت سر و بالای مخچه است و به آن آپاندیمومای بطن چهارم می گویند. علایم آن شامل سردرد، حالت تهوع، استفراغ، ادم مردمک (پاپیلواِدم) و بی تعادلی است. این نوع منحصراً با کمک MRI قابل تشخیص است.
- آپاندیمومای میکسوپیلاری (درجه 1):
رشدی اندکی سریعتر از ساب آپاندیموما دارند. محل بروز آنها بخش پایین نخاع بوده و بیشتر در مردان بزرگسال شایع هستند.
- آپاندیمومای کلاسیک (درجه 2):
رشدی سریعتر از درجه 1 داشته و بسیار نادرند. محل رشد آنها در کودکان در مغز و در بزرگسالان بیش از نیمی از آنها در نخاع به وجود می آیند.
- آپاندیمومای آناپلاستیک (درجه 3):
رشدی سریع داشته و بعنوان تومور سرطانی اکثراً در مغز به وجود می آیند. موارد نادری در نخاع نیز مشاهده شده اند. این دسته به سرعت از طریق جریان مایع مغزی-نخاعی به باقی بخش های مغز گسترش (متاستاز) یافته و حالتی بازگشتی (راجعه) پس از درمان دارند.
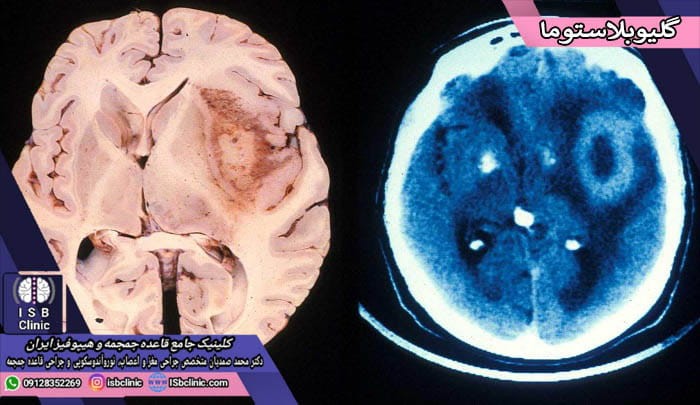
تومورهای گلیو بلاستوما
تومورهای گلیوبلاستوما، یا گلیوبلاستومای چند شکلی، نوعی سرطان تهاجمی هستند که می توانند در هر نقطه از مغز و یا نخاع به وجود آیند. این دسته از تومورهای مغزی از سلول های آستروسیت (ستاره ای) تشکیل شده اند که بخشی از سلول های گلیایی بوده و وظیفه حفاظت، تغذیه، و نگهداری از نورون های مغزی را بر عهده دارند.
احتمال ایجاد و بروز تومورهای گلیو بلاستوما در هر سنی وجود دارد. اما به طور معمول این تومورها در سنین بالا بیشتر رخ خواهند داد.
علایم تومورهای گلیو بلاستوما همچون سایر تومورهای گلیوم مغز است. این نوع تومور مغزی از نظر درمان بسیار دشوار بوده و متاسفانه در اغلب اوقات درمان کامل میسر نمی باشد. درمان های موجود برای این نوع از سرطان مغز و نخاع معمولاً تنها روند بیماری را کندتر نموده و علایم و عوارض آن را کاهش می دهند.
انواع روش های درمانی گلیو بلاستوما شامل موارد زیر هستند:
- جراحی تخلیه گلیو بلاستوما:
به طور معمول به دلیل رشد و گسترش گلیو بلاستوما در بافت معمولی مغز، نمی توان آن را به طور کامل با جراحی از سر تخلیه نمود. به همین دلیل بعد از جراحی لازم است سلول های باقیمانده با سایر روش های درمانی از بین بروند.
- رادیوتراپی با اشعه ایکس
- رادیو تراپی با پروتون
- گاما نایف
- سایبر نایف
- شیمی درمانی:
در این روش از انواع داروها به صورت خوراکی، وریدی، تزریق مستقیم به مغز یا نخاع، و یا کاشت ایمپلنت استفاده می شود.
- میدان های درمان تومور (برق درمانی/ TTF):
در این روش با استفاده از میان های الکتریکی توانایی تکثیر سلول های سرطانی در تومور مغزی را مختل می نمایند. با استفاده از الکترودهایی که روی پوست سر قرار می گیرند، جریان های برقی ضعیفی به درون مغز فرستاده می شوند که هدف آن تومورهای مغزی است.
- دارو درمانی هدفمند (با استفاده از بواکلیزوماب)
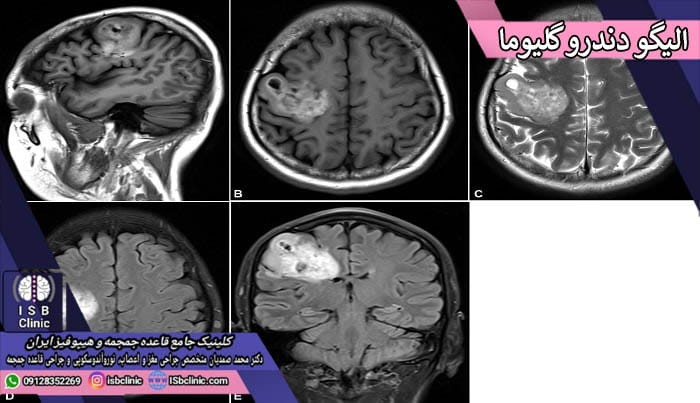
تومورهای الیگو دندرو گلیوما
این نوع از تومورهای مغزی می توانند در مغز و یا نخاع ایجاد شوند. تومورهای الیگو دندرو گلیوما از سلول هایی به نام الیگو دندروسیت تشکیل شده اند که در مغز و نخاع به کار تولید مواد محافظت کننده از نورون های مشغولند. تومورهای الیگو دندرو گلیوما در هر سنی ممکن است رخ دهند، اما در عین حال میزان وقوع آنها در افراد بزرگسال بیشتر از کودکان و نوجوانان است.
علایم تومورهای الیگو دندرو گلیوما همچون باقی تومورهای گلیوم مغزی بوده و شامل سر درد، حالت تهوع، استفراغ، تشنج، ضعف بدنی، ناتوانی حرکتی در بخش هایی از بدن که اعصاب آنها تحت تاثیر تومور هستند، می باشند.
به گفته دکتر محمد صمدیان، یکی از جراحان برتر مغز و اعصاب تهران، در فرآیند درمان تومورهای الیگو دندرو گلیوما، به طور معمول از جراحی برای تخلیه تومور استفاده می شود. در صورتی که تومور طبق بررسی های تصویر برداری و پاتوبیولوژی تهاجمی و یا با احتمال عود مجدد باشد، از سایر روش های درمانی نیز ممکن است استفاده شود. به شکل کلی روش های درمانی تومورهای الیگو دندرو گلیوما شامل گزینه های زیر هستند:
- جراحی تخلیه تومور:
با استفاده از شیوه های پیشرفته درمانی بویژه جراحی بیدار که در تخصص برترین جراحان مغز و اعصاب است، تلاش می شود تا حداکثر میزان ممکن از تومورهای الیگودندروگلیوما بدون آسیب دیدن سایر بافت های مغزی و پیشگیری از تخریب کارکرد سالم مغز، از درون جمجمه بیمار تخلیه شود. در صورتی که نتوان تمامی تومور را از سر تخلیه کرد، درمان های تکمیلی برای بیمار تجویز می شوند.
- شیمی درمانی:
بعد از جراحی تخلیه که مقداری از تومور در مغز باقی مانده، شیمی درمانی به صورت قرص خوراکی، یا تزریق وریدی برای تکمیل درمان انجام میشود.
- رادیوتراپی اشعه ایکس
- رادیو تراپی پروتون
- درمان تسکینی (حمایتی)
- مصرف مسکن برای کاهش درد و عوارض تومور و درمان
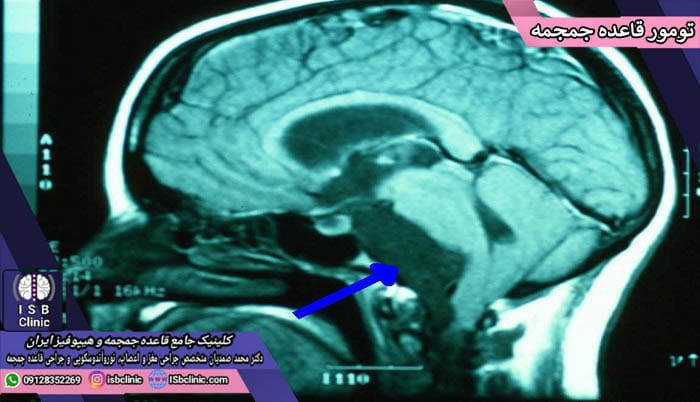
تومورهای قاعده جمجمه
در آناتومی سر و گردن، قاعده جمجمه شامل پایین کاسه سر و بخشی است که مغز روی آن است. این ساختار شامل پنج استخوان به هم چسبیده است و چشمها، گوشها، و سینوسها را از مغز منفک مینماید. بررسی های تشریحی و تصویر برداری نشان داده اند مجراهایی در کف قائده جمجمه برای عبور رگ های خونی و اعصاب وجود دارند.
به دلیل همجواری قاعده جمجمه با حفره بینی (سینوس)، انواع عفونت و بیماری پیش اومده در سینوس (حفره بینی) منجر به التهاب، ایجاد بیماری، و یا حتی بروز تومورهای مغزی در این محدوده میشوند. گاهی اوقات نیز به شکلی کاملاً بر عکس، بیماری ها و تومورهای قاعده جمجمه در متاستاز داده و به بخش های داخلی سینوس ها، بینی و حتی گردن سرایت مینمایند.
بسیاری از تومورهای قاعده جمجمه خوش خیم بوده و در طول زمان به کندی رشد میکنند. این موضوع یکی از نکات بسیار خوب است. تنها در مواردی کم، یک تومور قاعده جمجمه ممکن است بدخیم و سرطانی باشد. این یعنی فقط تعداد بسیار اندکی از تومورهای قاعده جمجمه رشد زیادی داشته و به باقی اندام ها و بخشهای بدن سرایت (متاستاز) کنند.
نکته بسیار سخت در مورد انواع مختلف تومورهای قاعده جمجمه، علایم آنها است که با بسیاری از مشکلات و بیماری های دیگر مغز و اعصاب و حتی بیماری های گوش و حلق و بینی مشترکند. در عین حال، تشخیص دقیق و قطعی تومور قاعده جمجمه به راحتی و با استفاده از تصویر برداری های MRI مغز امکان پذیر است. اما بسیاری از مردم تنها زمانی متوجه وجود تومور قاعده جمجمه میشوند که بابت موضوعی دیگر از سر و گردن خود تصویر برداری MRI انجام دادهاند.
انواع تومورهای قاعده جمجمه عبارتند از:
| تومور عصب شنوایی | کوردوما |
| کوندرو سارکوما | مننژیوما |
| کیست های شکاف راتکه | کرانیوفارینوژوما |
| سرطان های حفره بینی | سایر انواع تومورهای خوش خیم هیپوفیز |
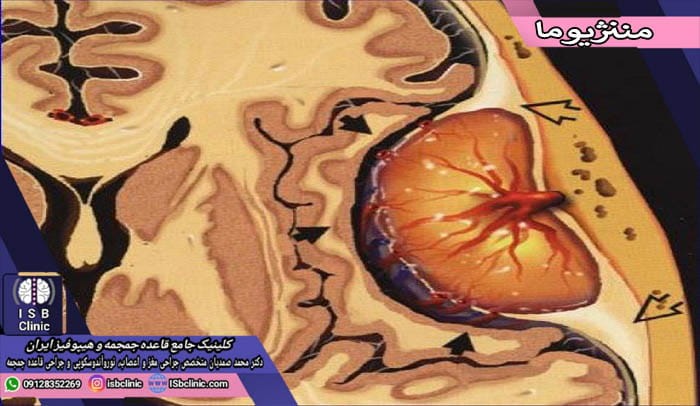
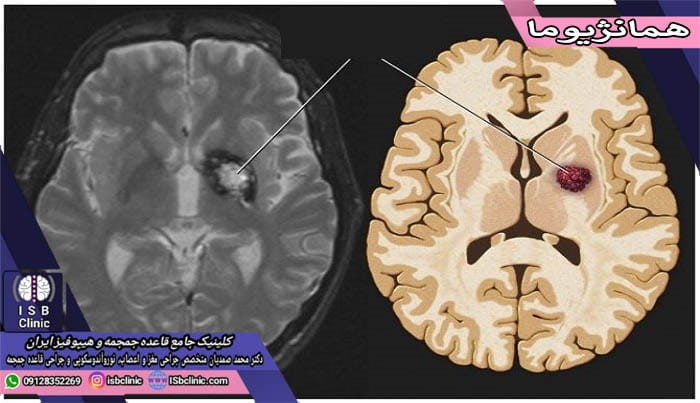
تومورهای مغزی مننژیوما
مننژیوما در واقع یک تومور است که در بافت مننژ که غشای احاطه کننده مغز است، ایجاد می شود. مننژیوم ممکن است در هر نقطهای که مننژ وجود داشته باشد (مانند سینوسها، گوش میانی و…) ایجاد شود. خوشبختانه در اغلب موارد این تومورها خوش خیم هستند و رشد بسیار کمی دارند. مننژیوما می تواند سایزهای مختلفی از چند میلیمتر تا چند سانتی متر داشته باشد.
تومورهای مغزی مننژیوما حدود 15 الی 20 درصد از کل تعداد موارد تومورهای داخل جمجمه را تشکیل می دهند و بیش از 90 درصد از این غدههای مغز، درون جمجمه ایجاد می شوند. این تومورهای مغزی، عموماً در دهه چهارم تا ششم زندگی فرد ایجاد میشوند و شیوع آنها در بین خانمها رایج تر ، و در بین کودکان بسیار نادر است.
اکثریت غالب تومورهای مننژیوما بسیار کند رشد می کنند و اغلب سالیان متمادی بدون ایجاد علایم در سر شما وجود دارند. اما، گاهی اوقات ممکن است به دلیل ایجاد فشار بر بافت ها و رگ های اطراف خود می توانند منجر به ضایعات و آسیب های بران ناپذیر شوند. علت اصلی و قطعی بروز تومورهای مننژیوما هنوز ناشناخته هستند. عوامل خطرساز بروز تومورهای مننژیوما شامل رادیوتراپی (اشعه درمانی)، هورمون های زنانه، بیماری های ارثی عصبی (نوروفیبروماتوز 2)، و چاقی می باشند. طبق نظر دکتر محمد صمدیان، درمان بیشتر تومورهای مننژیوما به سادگی با جراحی های معمول مغز و اعصاب و رادیوتراپی میسور است.
علایم و عوارض تومورهای مننژیوما معمولاً به تدریج شروع شده و ممکن است در ابتدا به سختی قابل شناسایی باشند. بطور کلی علایم تومورهای مننژیوما عبارتند از:
| · تغییر بینایی به شکل های دوبینی و یا تاری دید | · فقدان حافظه |
| · سردرد بویژه تشدید شونده هنگام صبح | · فقدان بویایی |
| · از دست دادن شنوایی | · تشنج |
| · زنگ زدن (وزوز) گوش | · لمس شدن بدن |
| · ضعف در دستان و یا پاها | · مشکلات زبان (درک و صحبت) |
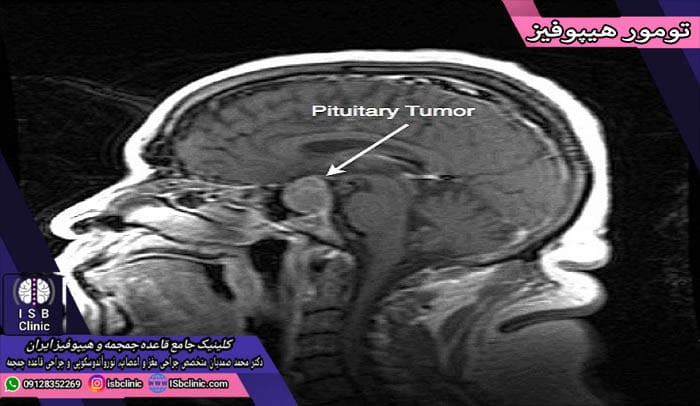
تومورهای غده هیپوفیز
تومورهای غده هیپوفیز شامل رشد و بزرگ شدن غیر عادی بخش هایی از غده هیپوفیز در مغز هستند. برخی از این تومورها منجر به افزایش بیش از حد ترشح هورمون های تنظیم کننده بدن می شوند. در عین حال به شکلی معکوس برخی تومورهای هیپوفیز منجر به کاهش و یا حتی قطع ترشح هورمون های مغزی شوند.
اکثر تومورهای غده هیپوفیز خوش خیم و آدنوم هستند. آدنوم های هیپوفیز در داخل غده هیپوفیز یا بافت احاطه کننده آن باقی مانده و به سایر بخش های بدن متاستاز نمی دهند. هر یک از این تومورها شیوه های خاصی برای درمان دارند که جراح متخصص مغز و اعصاب باید بهترین روش برای درمان تومور شما را تجویز نماید.
اغلب تومورهای غده هیپوفیز بدون علامت خاصی هستند. گاهی اوقات جراحان مغز و اعصاب آنها را به تصادف و حین تصویربرداری های مغزی CT اسکن و MRI سر و گردن با هدف بررسی سایر بیماری ها، می یابند. در صورتی که تومور هیپوفیز در محل تولید هورمون باشد، بسته به تغییری که در وضعیت تولید و ترشح آن هورمون ایجاد می کند منجر به علایم خاصی خواهد شد. همچنین، علایم و عوارض آن دسته از تومورهای غده هیپوفیز که در بافت های غیر تولید کننده هورمون هستند، بستگی به اندازه تومور و فشاری دارد که به بافت ها و ساختارهای جانبی وارد می آورد.
آن دسته از تومورهای هیپوفیز که اندازه ای کمتر از 1 سانتی متر دارند، را میکرو آدنوم و آن دسته از تومورها که اندازه ای بیش از 1 سانتی متر دارند را ماکرو آدنوم می نامند. تومورهای هیپوفیز شامل طیف وسیع و متنوعی می شوند که حسب اندازه، محل، و خوشخیم/بدخیم بودن تقسیم می شوند و معروفترین آنها عبارتند از:
- تومورهای نواحی ترشح ACTH
- تومورهای نواحی ترشح هورمون رشد
- تومورهای نواحی ترشح هورمون پرولاکتین
- تومورهای نواحی ترشح هورمون تحریک تیروئید
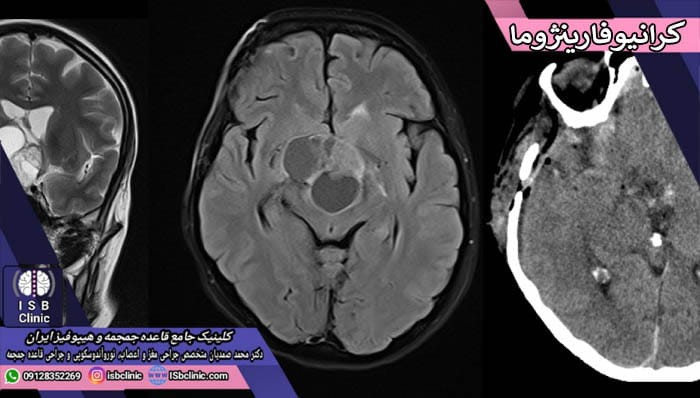
تومورهای کرانیو فارینوژوما
تومورهای کرانیو فارینژوما نوعی بسیار نادر و خوش خیم (نئوپلاسم) از تومورهای مغزی هستند که از سلول های جنینی ناحیه پاراسلار مشتق می شوند. نام های دیگر این نوع از تومورها، تومور کیسه ای راتکه، و تومور مجرای کرانیو فارینژی هستند. تومور کرانیو فارینژوما در نزدیکی غده هیپوفیز مغز شکل گرفته و به کندی رشد می کند. تومورهای کرانیو فارینژوما اغلب منجر به اختلال عملکرد غده هیپوفیز و بافت ها و ساختارهای اطراف خود می شوند. تومورهای کرانیو فارینژوما حدود 10 تا 15% تومورهای هیپوفیز را تشکیل می دهند. در عین حال، 6% از تومورهای مغزی کودکان از نوع کرانیو فارینژوما هستند.
انواع تومورهای کرانیو فارینژوما عبارتند از:
- کرانیو فارینژومای آدامانتینوماتوس
بیشتر در کودکان بوده و از ساختاری جنینی به نام مجرای کرانیو فارینژی مشتق می شود. این نوع تومورها هم به صورت سفت و هم به صورت کیست حاوی مایعی قهوه ای تیره تا سیاه که اکثراً رسوب کلسیم دارد، دیده می شوند.
- کرانیو فارینژومای پاپیلاری (پروانه ای)
بیشتر در بزرگسالان و جزو موارد بسیار نادر است. معمولاً از سلول های بخش پیشین غده هیپوفیز به وجود می آیند.
احتمال بروز تومورهای کرانیو فارینژوما در هر سنی وجود دارد، اما بیشتر اوقات در کودکان 5 تا 14 سال و بزرگسالان با سنین بالای 50 سال مشاهده می شود. علایم و عوارض بروز این نوع از تومورها عبارتند از:
| تغییرات و مشکلات تدریجی در بینایی | تغییرات رفتاری |
| مشکلات حفظ تعادل | افزایش بیش از حد حجم ادرار |
| پرخوابی | افزایش بیش از حد تشنگی |
| هیدروسفالی | حالت تهوع و استفراغ |
| خستگی | سردرد |
| میکزادم | کاهش فشار خون |
| اغتشاش شعور | دیابت بی مزه |
| نوسانات خلقی | بهم خوردن عملکرد هورمونی هیپوفیز |
| بهم خوردن عملکرد غده فوق کلیه | کند شدن رشد (در کودکان) |
درمان های موثر برای کرانیو فارینژوما شامل جراحی تخلیه تومور(کرانیوتومی اوربیتو زگوماتیک)، رادیوتراپی، پروتون درمانی، IMRT، رادیو سرجری استریوتاکسیک، براکی تراپی، شیمی درمانی هستند.
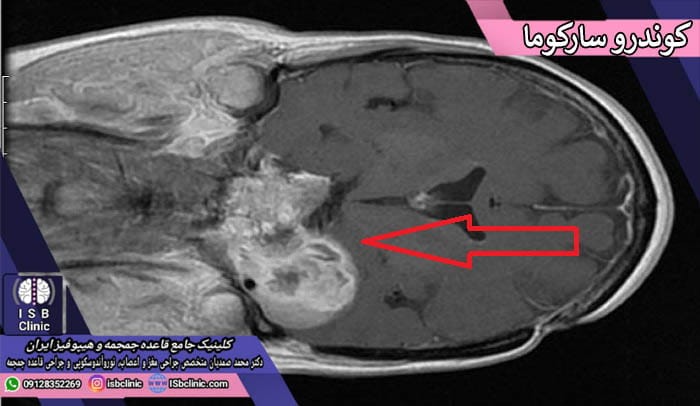
کوندرو سارکوما
تومورهای کوندرو سارکوما نوعی بسیار نادر از سرطان هستند که معمولاً از استخوان شروع می شوند اما گاه ممکن است به بافت های نرم مجاور استخوان نیز سرایت نمایند. به طور عام تومورهای کوندرو سارکوما در نواحی لگن، دست، ران، زانو، فمور، دنده، شانه و با احتمالی نادر در قاعده جمجمه ایجاد می شوند. هرچند احتمال بروز این نوع از سرطان در محدود دستگاه اعصاب مرکزی کم است، اما کوندرو سارکوما یکی از سرطان های جدی و خطرناک مغز و نخاع محسوب می گردد. این تومورهای دومین دسته از رایج ترین سرطانهای اولیه استخوان هستند (از خود استخوان آغاز می شوند).
ویژگی اصلی تومورهای کوندرو سارکوما این است که سلول های آن غضروف تولید می کنند. برخی از انواع کوندرو سارکوما رشدی آرام داشته و براحتی و به طور کامل می توان آنها را تخلیه نمود. اما برخی از انواع آن رشدی بسیار سریع داشته و احتمال بالای متاستاز دارند.
به نظر می رسد علت بروز کوندرو سارکوما جهش های ژنتیک است. همچنین، جزو عوارض دیر آیند رادیو تراپی سرطان هم محسوب می شود. تومورهای کوندرو سارکوما در هر سنی ممکن است ایجاد شوند، اما بیش از همه در افراد میانسال و سالمند احتمال بروز دارند. به ندرت ممکن است فردی زیر 20 سال درگیر کوندرو سارکوما شود. تومورهای انکوندروما، تومورهای اوستئو کوندروما، بیماری اولیر و سندرم مافوچی به عنوان بیماری های زمینه ای، احتمال بروز کوندرو سارکوما را افزایش می دهند.
درمان اصلی برای کوندرو سارکوما جراحی و تخلیه تومور است. گاهی اوقات حسب درجه تومور، رادیو تراپی (اشعه درمانی) و شیمی درمانی نیز توسط جراحان مغز و اعصاب برای تکمیل درمان تجویز می شوند. علایم عمومی کوندرو سارکوما عبارتند از:
- احساس توده در محل تشکیل
- تورم در محل تومور
- احساس فشار اطراف توده
- دردی که به تدریج زیاد شده، شبها شدیدتر است، و با استراحت کم نمی شود.
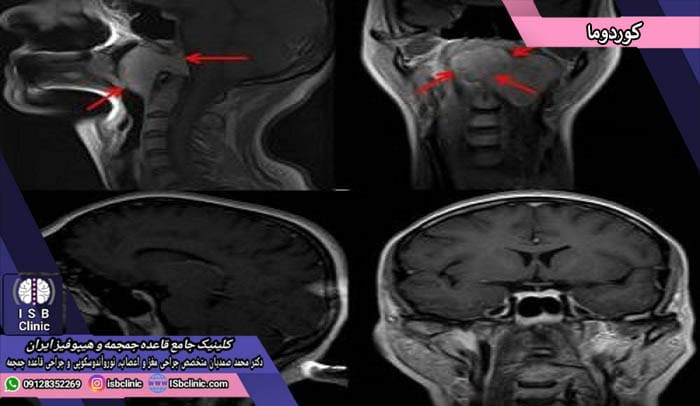
کوردوما
کوردوما نوعی نادر از سرطان بدخیم دستگاه اعصاب مرکزی است که در استخوانهای قاعده جمجمه و نخاع رخ میدهد. در حقیقت کوردوما بخشی از تومورهای توام استخوان و بافتهای نرم است که سارکوما خوانده میشوند. میزان بروز انواع کوردوما حدود 3% تمامی تومورهای استخوانی و حدود 20% از تومورهای اولیه نخاعی است. تومورهای کوردوما رایجترین نوع تومورهای سارکوم و گردن هستند.
تومورهای کوردوما از سلولهایی که در دوره جنینی قرار بوده مبدل به دیسک ستون فقرات شوند ایجاد میشوند. این سلولها بطور معمول هنگام تولد یا در چند روز اول زندگی از بین میروند. اما به ندرت برخی از آنها باقی مانده و بدل به سرطان میشوند. بطور معمول کوردوما در بزرگسالان بین 40 تا 60 سال ایجاد میشود. البته احتمال بروز کوردوما در تمامی سنین وجود دارد.
کوردوما سرعت رشد کندی دارد و درمان آن به دلیل محل بسیار حساس آن در نزدیک نخاع، شاهرگها، و اعصاب حیاتی مغز، جزو مهارتهای برترین جراحان مغز و اعصاب محسوب میشود. درمان تومورهای کوردوما بسته به نوع و محل آنها شامل جراحی، رادیو تراپی، رادیوسرجری و شیمیدرمانی مستقیم است.
انواع تومورهای کوردوما حسب طبقهبندیهای بافتشناسی عبارتند از:
- کوردومای عادی:
توسط سلولهای حبابی شکل تشکیل شده و رایج ترین نوع کوردوما است. در این نوع کوردوما پروتئینهای براشیوری عامل متمایز هستند.
- کوردومای متمایز:
نوعی بسیار نادر در کمتر از 5% بیماران است. این نوع تومور ترکیبی از کوردومای عادی با حضور پروتئین براشیوری و سلولهای سارکوما با درجه بالا است که پروتئین براشیوری ندارند. این تومورها نسبت به کوردومای تهاجمیتر، با رشد سریعتر و احتمال متاستاز بالاتر هستند.
- کوردومای به سختی متمایز:
این دسته به تازگی ایجاد شده و نشانه آن حذف ژن SMARCB1/INI1 است. این نوع از تومورهای کوردوما بیشتر در افراد کم سن و افراد دارای تومورها گردنی مشاهده شده است. این نوع کوردوما بسیار نادر، تهاجمی، و با گرید4 است.
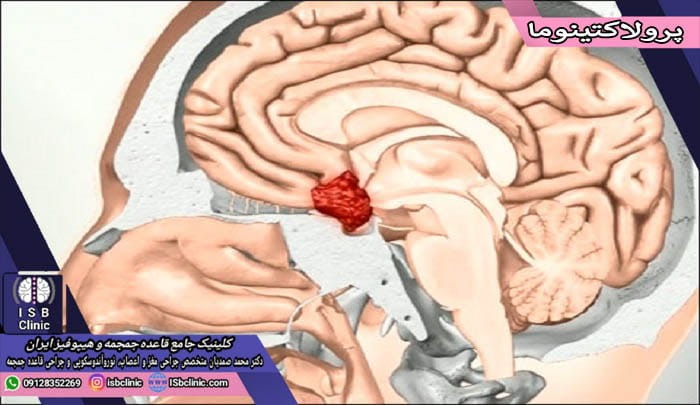
تومور پرولاکتینوما
هیپوفیز غده ای چندکاره در محدوده قاعده جمجمه و محل ذخیره و یا ترشح چندین هورمون است که یکی از آنها پرولاکتین می باشد. سطح این هورمون در بدن زنان بعد از تولد نوزادشان بالا می رود تا شیر به میزان کافی برای نوزادان تولید شود. پس از توقف شیردهی در زنان، سطح هورمون پرولاکتین به سطح عادی قبلی بر می گردد. پرولاکتین در بدن مردان نقش خاصی بر عهده ندارد.
طبق نظر دکتر محمد صمدیان، پرولاکتینوما توموری خوش خیم، کوچک و غیر سرطانی مربوط به بخش مسئول تولید پرولاکتین غده هیپوفیز مغز است. تومورهای پرولاکتینوما جزو آدنوم ها (تومورهای غده هیپوفیز) محسوب می شوند. وقتی تومور پرولاکتینوما ایجاد شود، به دلیل تکثیر بیش از حد سلول های عصبی مربوطه در هیپوفیز، میزان بسیار زیادی از هورمون پرولاکتین در بدن تولید می شود.
تومور پرولاکتینوما در هیپوفیز شایع ترین نوع تومورهای کوچک و خوش خیم هیپوفیز بوده که به تنهایی حدود 40 درصد آنها را تشکیل می دهند. بیشترین میزان شیوع و بروز پرولاکتینوما در زنان بالغ است. این تومور در کودکان و نوجوانان به ندرت ایجاد و در صورت تشکیل، مانع از بلوغ کودکان خواهد شد.
دسته بندی انواع تومورهای پرولاکتینومای هیپوفیز بر اساس ابعاد و اندازه آن انجام می شود. از نظر ابعادی، اگر تومورهای پرولاکتینوما کوچکتر از 1 سانتیمتر باشند به آنها میکرو پرولاکتینوما گفته می شود. اما، گاهی اوقات در موارد نادر، تومور پرولاکتینومای هیپوفیز ممکن است بیش از 1 سانتیمتر شود که در آن صورت جراحان مغز و اعصاب به آن ماکرو پرولاکتینوما می گویند. تومورهای ماکرو پرولاکتینوما (با ابعاد بزرگتر از 1 سانتی متر) علاوه بر غده هیپوفیز، به سایر بافت مغزی مجاور نیز آسیب میزنند.
زنان زودتر از مردان متوجه پورلاکتینوما میشوند، چون تغییرات در غدد شیری و سیکل عادت ماهانه زودتر دریافته و نسبت به مردان بیشتر برای معاینه نزد پزشکان میروند.
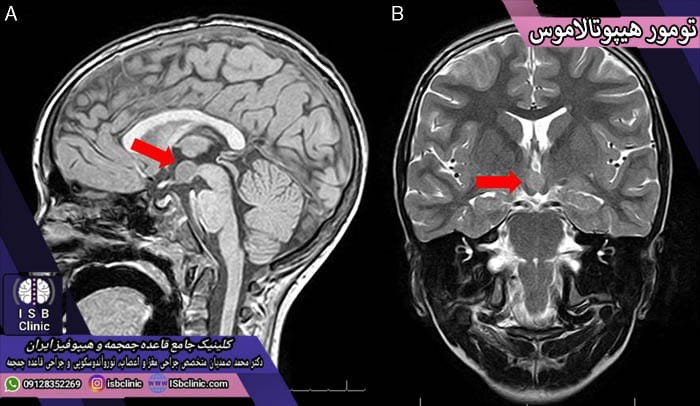
تومورهای غده هیپوتالاموس
غده هیپوتالاموس در قاعده جمجمه، بالای ساقه مغز و زیر غده تالاموس واقع شده است. این غده که در حقیقت بخشی از دستگاه لیمبیک بوده و جزو بخش بطنی (شکمی) دیانسفال یا مغز میانی محسوب می شود نقش بسیار مهمی در زندگی و تنظیم ریتم های بدنی ایفا می کند. تومورهای غده هیپوتالاموس مواردی خاص و استثنائی در جراحی مغز و اعصاب محسوب می شوند که ناشی از رشد غیرطبیعی سلول ها در غده هیپوتالاموس مغز بوده و افراد به ندرت ممکن است دچارشان شوند. انواع تومورهای هیپوتالاموس عبارتند از:
- گلیوما:
تومورهای هیپوتالاموس کودکان به شکل رایج از نوع گلیوما (سلول های گلیایی) هستند. این سلول ها در مغز نقش حمایت سلول های عصبی را بر عهده دارند. تومورهای هیپوتالاموس در کودکان معمولاً خوش خیم و با دارو درمانی قابل درمان هستند.
- متاستاتیک:
متاسفانه اغلب تومورهای هیپوتالاموس در بزرگسالان از نوع سرطانی و عمدتاً ناشی از گسترش (متاستاز) سرطان بافت های دیگر میباشند. تقریباً اکثریت غالب این گونه تومورهای هیپوتالاموسی به دلیل سرطانی بودن خطرناکند و لازم است برای حفظ سلامت با جراحی مغز و اعصاب آنها را از سر خود به طور کامل خارج نمایید.
دلایل ایجاد تومورهای هیپوتالاموسی مغز هنوز ناشناخته و به احتمال زیاد تومورهای غده هیپوتالاموس دارای منشاء ترکیبی از تراتوژن های ژنتیک و مسایل محیطی هستند. طبق نتایج پژوهشهای علمی، افرادی که دارای بیماری نوروفیبروماتوز هستند با احتمال بیشتری در معرض خطر بالاتری برای ابتلاء به تومورهای هیپوتالاموس خواهند بود. تحقیقات سرطان شناسی نشان دادهاند انواع رادیوتراپی برای درمان سرطان های سر و گردن احتمالاً ممکن است بروز تومورهای هیپوتالاموس را افزایش دهند.
روش های تشخیص تومورهای غده هیپوتالاموس ترکیب معاینات طبی، آزمایش خون و مایع مغزی-نخاعی، CT اسکن و MRI است. با توجه به کم بودن موارد بروز این دسته از تومورها، لازم است برای درمان به بهترین جراحان مغز و اعصاب مراجعه نمایید.
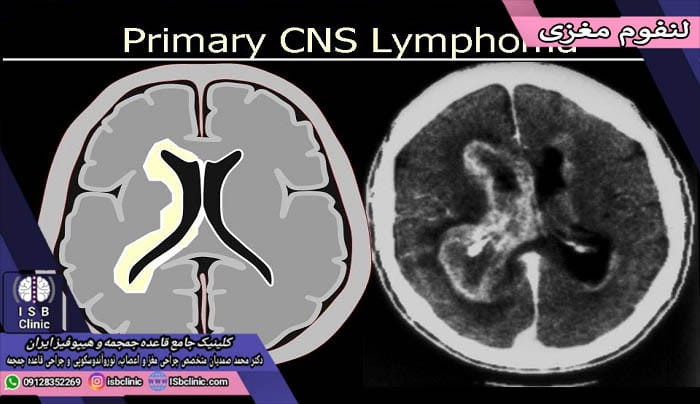
تومور لنفوم مغزی و نخاعی
این نوع از تومورهای مغزی که با نام لنفوم اولیه دستگاه اعصاب مرکزی یا لنفوم اولیه مخ نیز شناخته میشوند، نوع نادری از تومورهای اعصاب مرکزی هستند که در مغز و یا نخاع تشکیل میشوند. به طور کلی لنفومها تومورهای سرطانی هستند که در سیستم لنفی بدن شکل میگیرند. تومورهای لنفوم مغزی معمولاً در بخش پیشین مغز (مخ) شکل می گیرند. البته ممکن است در نقاطی دیگر سر و ستون فقرات نیز ایجاد شوند که عبارتند از:
- ستون فقرات: این دسته از لنفوم های مغزی، لنفوم اولیه نخاعی نام دارند.
- چشم: این دسته از لنفوم های مغزی، لنفوم اولیه درون دیداری نام دارند.
- لایه های احاطه کننده مغز (لپتو مننژها): این دسته از لنفوم های مغزی را لنفوم اولیه لپتو مننژی می نامند.
علایم لنفوم های مغز و نخاعی بسته به محل تشکیل و اندازه آنها متفاوت است. علایم عمده و عمومی تومورهای لنفوم مغزی و نخاعی شامل موارد زیر هستند:
| · حالت تهوع | · اغتشاش شعور |
| · استفراغ | · ضعف عضلات صورت |
| · ضعف دستان و یا پاها | · دو بینی |
| · تشنج | · تاری دید (در بیماران دارای لنفوم اولیه درون دیداری) |
| · سر درد | · فقدان شنوایی |
| · تغییر در هشیاری | · تورم و التهاب |
| · کمر درد | · بی تعادلی (لنفوم اولیه نخاعی) |
لنفوم های مغزی و ستون فقرات بسیار نادر هستند و نرخ شیوع 4% را در بین انواع سرطان ها به خود اختصاص داده اند. درمان لنفوم های مغز و ستون فقرات متفاوت از سایر تومورهای مغزی است. به طور معمول برای درمان لنفوم جراحی امکان پذیر نیست. زیرا نمی توان آنها را بدون ایجاد آسیب های شدید به سیار بافت های مغزی، تخلیه نمود.
روش های درمانی عمده برای لنفوم های مغز و نخاع شامل موارد زیر هستند:
- شیمی درمانی با متو ترکسات
- دارودرمانی هدفمند با ریتوکسیماب (ماب ترا)
- استروئید درمانی
- رادیوتراپی کل مغز با اشعه ایکس
- شیمی درمانی با دوز بالا با تعویض سلول های بنیادی
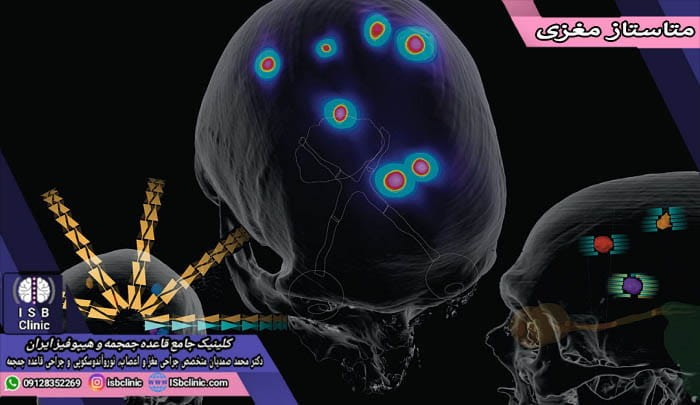
متاستاز مغزی
تومورهای متاستاز مغزی زمانی رخ می دهند که سلول های سرطانی از خاستگاه اولیه خود در مغز یا بدن به نقاط مختلف مغزی منتشر شوند. در حقیقت این نوع از تومورها به عنوان تومورهای ثانویه شناخته می شوند. هر نوعی از سرطان می تواند در مغز منتشر شود، اما بیشترین انواعی که منجر به متاستاز مغزی می شوند شامل سرطان ریه، سرطان پستان، سرطان روده بزرگ، سرطان کلیه و سرطان پوست هستند.
متاستاز مغزی ممکن است منجر به تشکیل یک یا چند تومور در مغز شود. تومورهای ناشی از متاستاز مغزی به تدریج رشد کرده و منجر به افزایش فشار درون جمجمه و بافت های مجاور خود می شوند. در نتیجه فرآیند عملکرد عادی و نیز جریان خون مغز را مختل می نمایند و منجر به بروز طیف وسیعی از علایم، عوارض و آسیب ها می شوند. این علایم و عوارض بستگی به محل، اندازه، و سرعت رشد تومور متاستازی دارند و به طور عمده شام موارد زیر هستند:
| سردرد | تغییرات شناختی |
| حالت تهوع | تغییرات حافظه |
| استفراغ | تشنج |
| تغییرات روانی | ضعف یا بی حسی در یک یا دو طرف بدن |
| تغییرات خلقی |
در اغلب اوقات، متاستاز مغزی در ادامه سرطان فرد در سایر نقاط بدن بوده و وی دوره هایی از درمان سرطان را قبلاً دریافت کرده است مانند درمان سرطان پستان توسط جراح پستان. درمان افرادی که دچار تومور متاستاز مغزی شده اند بستگی کاملی به نوع، اندازه، محل، و منشاء اصلی تومور داشته و متفاوت است. بر اساس گزارش های کلینیک جامع قاعده جمجمه و هیپوفیز ایران، فرآیند درمان متاستاز مغزی به طور معمول شامل جراحی مغز، رادیو تراپی، شیمی درمانی، ایمنی درمانی، و یا ترکیبی از انواع درمان ها است. ممکن است حسب مورد، روش های درمانی اختصاصی دیگری نیز برای فرد بیمار تجویز و اعمال شوند. در عین حال مسکن درمانی برای کاهش دردهای بیمار بخشی مهم از روال درمانی متاستاز مغزی است.
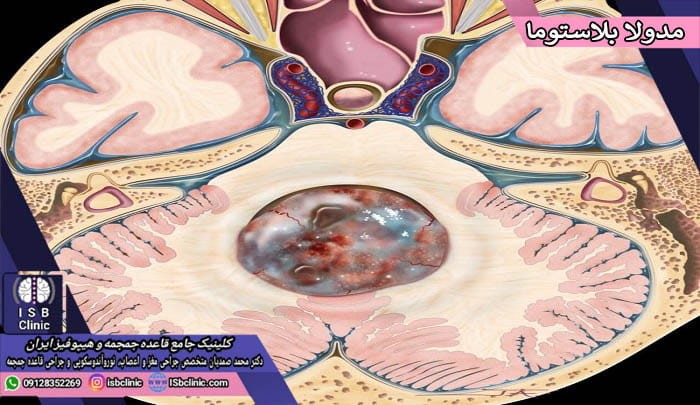
مدولا بلاستوما
تومور مدولا بلاستوما، نوعی تومور اولیه مغزی سرطانی است که معمولاً از نواحی اطراف مخچه آغاز شده و به تدریج با جریان مایع مغزی نخاعی به نواحی دیگر مغز و نخاع سرایت می کند. خوشبختانه تومورهای مدولا بلاستوما بسیار به ندرت به خارج از دستگاه اعصاب مرکزی گسترش می یابند.
تومورهای مدولا بلاستوما از گونه تومورهای جنینی نورو اپی تلیال هستند. تومورهای مغزی مدولا بلاستوما رایج ترین سرطان های مغز در کودکان به حساب آمده و تمامی انواع آن به عنوان درجه 4 (سرطانی، شدید، با رشد سریع) طبقه بندی می شوند. تومورهای مدولا بلاستوما در بزرگسالان در بازه سنی 20 تا 40 سال مشاهده شده است. انواع این تومورها در کودکان عبارتند از:
- WNT فعال
- SHH فعال
- گروه 3 (بدون WNT- بدون SHH)
- گروه 4 (بدون WNT- بدون SHH)
تومورهای مدولا بلاستوما در بزرگسالان به اندازه کودکان تفکیک شده و قابل تمایز نیستند.
علایم و عوارض تومورهای مدولا بلاستوما بستگی به محل تومور دارند. افرادی که دارای مدولا بلاستوما در مخچه هستند ممکن است دارای مشکلات راه رفتن، تعادل، و/ یا انجام حرکات ظریف باشند. در صورتی که مدولا بلاستوما مسیر مایع مغزی نخاعی را مسدود کند منجر به افزایش فشار داخل جمجمه و هیدورسفالی می شود که علایم آن عبارتند از:
| · سردرد | · خواب آلودگی مفرط |
| · حالت تهوع | · اغتشاش شعور |
| · استفراغ | · تشنج |
| · دو بینی | · غش |
| · تاری دید |
در صورتی که مدولا بلاستوما به نخاع گسترش یابد، علایم و عوارض آن ممکن است شامل موارد زیر باشند»
- ضعف یا بی حسی در دستان و/ یا پاها
- تغییر در عملکرد عادی مثانه
- تغییر در عملکرد عادی روده
- درد نخاعی
علت دقیق بروز مدولا بلاستوما مشخص نیست و الگوی وارثتی ندارد. طبق بررسی های صورت گرفته توسط کلینیک جامع قاعده جمجمه و هیپوفیز ایران، ابتلاء به سندرم گورلین و سندرم تورکوت منجر به افزایش ریسک ابتلا به تومورهای مدولا بلاستوما می شود.
همانژیو بلاستوما
تومورهای مغزی همانژیو بلاستوما غده هایی خوش خیم و غیر سرطانی هستند که در بخش پایینی مغز، نخاع، و یا شبکیه چشم ایجاد می شوند. این تومورها در مسیر رگ های خونی ایجاد شده و بر عکس سلول های سرطانی، به بافت های اطراف خود حمله نمی کنند. تومورهای همانژیو بلاستوما 2% از کلیه تومور های اولیه مغز و حدود 3% از کلیه تومور های نخاعی را تشکیل می دهند. این تومورها رشدی کند و درمان پذیری موفق و بالایی نیز دارند.
علایم و عوارض تومورهای همانژیو بلاستوما بسته به محل و اندازه آنها متفاوت هستند. این علایم به تدریج ایجاد و تشدید می شوند.
علایم و عوارض تومور همانژیو بلاستومای مغزی عبارتند از:
- سر درد
- از دست دادن تعادل
- از دست دادن هماهنگی اندام ها
- حالت تهوع
- استفراغ
در صورتی که تومور همانژیو بلاستوما در نخاع تشکیل شود، علاوه بر موارد فوق علایم زیر نیز ممکن است رخ دهند:
- ضعف عضلانی
- بیحسی عضلانی
- یبوست
- بیاختیاری ادرار
در صورت ابتلا به تومور همانژیو بلاستوما، ممکن است جریان مایع مغزی نخاعی در مغز مختل شده و منجر به افزایش فشار داخل جمجمه و هیدروسفالی شود که علامت رایج آن سردردهای ناگهانی است.
محدوده سنی وقوع همانژیوبلاستوما در بزرگسالی و حدود 40 سالگی است. علت وقوع همانژیو بلاستوما هنوز مشخص نیست. طبق پژوهش های صورت گرفته، 10% از افرادی که دارای بیماری ارثی فون هیپل-لیندائو (VHL) هستند بطور همزمان مبتلا به انواع همانژیو بلاستوما نیز می باشند.
به گفته دکتر محمد صمدیان روشهای درمانی همانژیوبلاستوما دو شیوه کلی هستند:
- جراحی:
در صورت ابتلای فرد به بیماری VHL نمیتوان از جراحی استفاده نمود.
- رادیو سرجری استریو تاکتیک:
در این روش غیرتهاجمی با استفاده از تابش امواج بسیار متمرکز بر تومور همانژیوبلاستوما آن را در داخل سر نابود میکنند. این روش یک جلسه انجام شده و نابودی کامل تومور چندین ماه زمان لازم دارد.
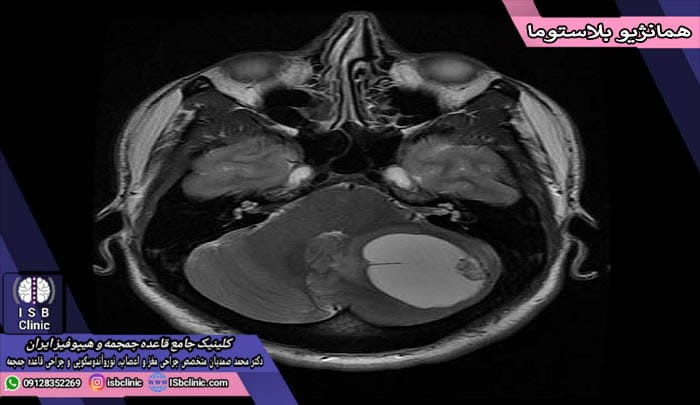
همانژیوما
تومورهای همانژیوما یا همانژیومای نوزادی، در حقیقت توده های غیر سرطانی ناشی از رشد رگ های خونی در مغز هستند. این تومورها، شایع ترین نوع تومورهای خوش خیم در کودکان بوده و معمولاً در یک بازه زمانی رشد می کنند و سپس بدون درمان ناپدید می شوند. احتمال بروز همانژیوما در نوزادان دختر، سفید پوست، و پیش رس بیشتر است.
تومورهای همانژیوما در بیشتر کودکان مشکلی ایجاد نمی کنند. اما در برخی از موارد، ممکن است باز شده و منجر به خونریزی و یا زخم شوند. این زخم و خون ریزی دردناک است و بسته به محل ایجاد ممکن است حتی منجر به بروز ضایعات شود. بویژه در صورتی که همانژیوما در مغز یا ستون فقرات پاره شود، می تواند منجر به بدشکلی ها و ضایعات جدی دستگاه عصبی در آینده گردد.
بسته به محل و اندازه همانژیوما، معمولاً طی دوره شکلی گیری و یا بعد از آن، در صورت عدم پارگی، علایم خاصی ایجاد نخواهند کرد. اما در صورت بزرگی، ایجاد در محل های حساس، و یا وجود همزمان چند همانژیوما، ممکن است علایم و عوارض زیر ایجاد شوند:
- سردرد
- حالت تهوع
- استفراغ
- مشکلات تعادلی
- مشکلات بینایی
در بیشتر اوقات همانژیوما نیازمند درمان نبوده و در صورتی نبود ضایعات، نهایتاً تا 10 سالگی کودکان طرف خواهد شد. شیوه های درمانی انواع همانژیوما به طور معمول شامل مصرف داروهای بتابلوکرها و کورتیکواستروئید، و جراحی هستند. بنا به نظر دکتر محمد صمدیان، در فرآیند جراحی، هدف خارج ساختن همانژیوما، خارج ساختن بافت های آسیب دیده ناشی از همانژیوما، و قطع مسیر خونی منتهی به همانژیوما است.
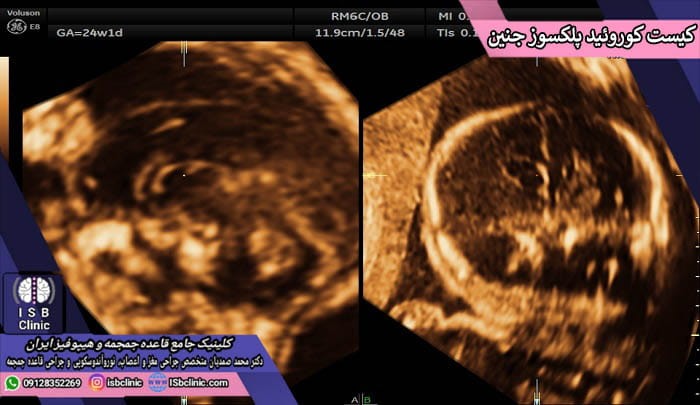
کیست کوروئید پلکسوز جنین
کیست کوروئید پلکسوز جنین یک کیسه کوچک پر از مایع است که در شبکه کوروئیدی مغز در بطن ها شکل می گیرد. این شبکه در دو نیمکره مغز وجود داشته و کار آن به جریان انداختن مایع مغزی نخاعی در سرتاسر مغز و نخاع می باشد.
کیست کوروئید پلکسوز جنین در بین 1 تا 2 درصد از جنین ها مشاهده شده و در بررسی های سونوگرافی (اولترا ساند) در سه ماهه دوم بارداری مادر، مشخص می گردد. معمولاً این کیست ها مشکلی برای جنین ایجاد نکرده و خود به خود پیش از تولد از بین می روند. میزان بروز کیست کوروئید پلکسوس جنین در دختران و پسران یکسان است.
علت ایجاد کیست کوروئید پلکسوز جنین هنوز مشخص نشده است. اما ساز و کار ایجاد آن زمانی است که مقداری از مایع مغزی نخاعی بین لایه های سلولی شبکه کوروئیدی محبوس شود. ممکن است یک و یا تعداد بیشتری کیست به شکل همزمان در مغز جنین تشکیل شوند. معمولاً کیست کوروئید پلکسوس در هفته ششم بارداری تشکیل شده و در حدود هفته 25 بارداری در سونوگرافی جنین قابل تشخیص است.
شبکه کوروئیدی بخشی از مغز نیست که در فرآیندهای تفکر، شناخت، هوش و هیجان نقشی داشته باشد. طبق بررسی های صورت گرفته کیست کوروئید پلکسوس جنین هیچ ارتباطی با اختلالات یادگیری، مشکلات هوشی، و یا اختلالات طیف در خود ماندگی (اوتیسم) ندارد. به گفته دکتر محمد صمدیان، با توجه به اینکه تمامی بخش های مغز علی رغم وجود کیست کوروئید پلکسوز به خوبی رشد میکنند، در نتیجه این کیست هیچ خطری برای جنین نداشته و جای نگرانی وجود ندارد.
با توجه به اینکه بیش از 90% کیست های کوروئید پلکسوز در هفته 28 بارداری از بین می روند، نیاز خاصی به درمان وجود ندارد. در موارد نادر که کودکی با کیست متولد شود، مشکلی در زندگی و رشد سالم نخواهد داشت.
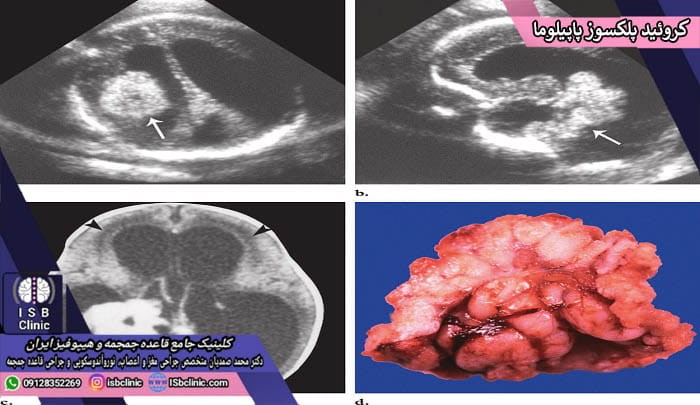
کوروئید پلکسوز پاپیلوما و کارسینوما
کوروئید پلکسوز پاپیلوما (CPP) نوعی نادر از تومورهای مغزی است که معمولاً سرطانی نبوده و سرعت رشد بسیار کمی دارد. همچنین این تومورها از نوع خوش خیم بوده که متاستاز نداده و به نقاط دیگر مغز منتشر نمی شوند. این تومورها در کودکان کم سن شایع هستند اما در بزرگسالان نیز دیده شده اند. تومور کوروئید پلکسوز پاپیلوما در شبکه کوروئیدی مغز رشد می کند.
تومورهای کوروئید پلکسوز پاپیلوما در بزرگسالان به طور معمول در بطن چهارم مغز تشکیل می شوند در حالیکه در کودکان غالباً کوروئید پلکسوز پاپیلوما در بطن جانبی ایجاد می شود.
دلایل ایجاد کوروئید پلکسوز پاپیلوما هنوز به طور قطعی مشخص نشده اند. با اینکه کوروئید پلکسوز پاپیلوما یک تومور سرطانی نیست، اما به دلیل اینکه جلوی مسیر جریان مایع مغزی نخاعی را مسدود می کند، منجر به هیدرو سفالی و افزایش فشار درون جمجمه می شود که لازم است با جراحی تخلیه شود. علایم عمده کوروئید پلکسوز پاپیلوما عبارتند از:
| · سر درد | · مشکلات بینایی |
| · حالت تهوع | · سرگیجه |
| · استفراغ | · مشکلات تعادل |
| · خواب آلودگی | · تشنج |
| · مشکلات راه رفتن |
نوع دیگر این تومورها، کوروئید پلکسوز کارسینوما است که توموری نادر، سرطانی، و بدخیم بوده و معمولاً در کودکان شایع است. این دسته تومورها در زمان رشد خود به بافت های مجاور حمله کرده و در کنار تخریب تدریجی آنها، منجر به هیدروسفالی هم می شوند. علایم عمده کوروئید پلکسوز کارسینوما همچون کوروئید پلکسوز پایپلوما شامل هیدرو سفالی، سردرد، بیقراری، حالت تهوع، استفراغ، و سردرد هستند.
درمان و احتمال بهبود به طور کامل بستگی به اندازه، محل، و متاستاز کوروئید پلکسوز کارسینوما در کنار سن کودک و سلامت کلی وی دارد. روش های درمانی کوروئید پلکسوز کارسینوما شامل جراحی (گاه همراه با شانت گذاری) و به دنبال آن شیمی درمانی، رادیو تراپی اشعه ایکس، رادیوتراپی با پروتون، رادیو تراپی IMRT، رادیو تراپی IORT و یا ترکیبی از آنها است.
کیست کلوئید
کیست کلوئید یک کیسه کروی پر از مایع است که معمولاً در بطن سوم مغز شکل می گیرد. این کیست غیر سرطانی بوده و مایع داخل آنها حالت ژلاتینی دارد. غلظت مایع داخل کیست کلوئید از حالت شل تا تقریباً هسته جامد متغیر است. این کیست ها بسیار نادر بوده و در هر 1 میلیون نفر، تنها 3 مورد ابتلا برای آنها وجود دارد. با وجودی که در هر سنی احتمال بروز کیست کلوئید هست، بیشترین موارد بروز و ابتلاء در سالهای 30 و 40 زندگی است.
کیست های کلوئید همیشه خوش خیم و غیر سرطانی و جزو تومورهای اولیه مغز هستند. این کیست ها که منشاء جنینی دارند، از ابتدای تولد در بدن فرد وجود دارند. کیست کلوئید به تدریج در طول زمان به کندی رشد می کند و بزرگ می شود و معمولاً نیازمند درمان های جراحی، شیمی درمانی، و یا رادیو تراپی نیست.
کیست کلوئید به طور معمول علامت و عارضه خاصی ندارد و تنها در صورتی که اندازه و یا محل کیست کلوئید به صورتی باشد که منجر به انسداد مسیر جریان مایع مغزی نخاعی شود، منجر به افزایش فشار داخل جمجمه و هیدرو سفالی انسدادی میشود که منجر به سردرد، حالت تهوع و مشکلات حافظه می شود. در برخی موارد عدم درمان کیست کلوئید منجر به بیهوشی و حتی مرگ می شود، اما در بیشتر اوقات مراجعه منظم به جراح مغز و اعصاب و بررسی ادواری کیست کلوئید و درمان مناسب، منجر به کنترل کیست می شود.
علت بروز کیست کلوئید ناشناخته است. طبق بررسی های صورت گرفته در کلینیک جامع قاعده جمجمه و هیپوفیز دیواره کیست های کلوئید باقی مانده بافت های طبیعی جنینی هستند. نکته جالب توجه این است مواجهه با انواع پرتو و تابش ها، استفاده از تلفن همراه، یا مراقبت های دوره بارداری تاثیر بر میزان بروز کیست های کلوئید ندارند.
پینه آل بلاستوما
پینه آل بلاستوما یا تومور غده کاجی، نوعی بسیار نادر از سرطان تهاجمی، بدخیم و اولیه مغز است که در غده پینه آل (کاجی، صنوبری) ایجاد می شود. غده پینه آل در مرکز مغز واقع شده و با ترشح هورمون ملاتونین، نقشی اصلی در تنظیم الگوهای خواب و بیداری در انسان دارد. میزان بروز پینه آل بلاستوما کمتر از 1 درصد از کلیه سرطان های اولیه مغز بوده و کمتر از نیمی از کل سرطان های غده پینه آل را شامل می شود.
پینه آل بلاستوما به طور معمول در کودکان مشاهده شده و موارد مشاهده شده در بزرگسالی به عنوان رخدادهای نادر در سنین بین 20 تا 40 سالگی به وجود می آیند. میزان بروز پینه آل بلاستوما در مردان و زنان برابر است. این نوع از تومورهای غده پینه آل تهاجمی ترین نوع محسوب شده و در 10 تا 20% مواقع توسط جریان مایع مغزی نخاعی در سرتاسر مغز و نخاع پخش می شوند، اما خارج از دستگاه اعصاب مرکزی متاستاز نمی دهند.
عوارض پینه آل بلاستوما عبارتند از:
- هیدرو سفالی
- حالت تهوع
- استفراغ
- دوبینی
- مشکلات حرکت چشم
درمان پینه آل بلاستوما می تواند بسیار دردسر ساز بوده و تنها از عهده برترین جراحان مغز و اعصاب بر می آید. طبق تجارب عملی دکتر محمد صمدیان، روش درمانی معمول برای این دسته از تومورها شامل جراحی تخلیه تومور و سایر بافت های سرطانی مغز است. به طور خاص فرآیند درمانی برای پینه آل بلاستوما شامل ترکیب چند روش زیر است:
- جراحی تخلیه مایع-مغزی نخاعی و گذاشتن شنت مغزی
- جراحی تخلیه تومور پینه آل بلاستوما و بافتهای تخریب شده
- جراحی تخلیه بافت های سرطانی ناشی از متاستاز
- شیمی درمانی
- رادیو تراپی اشعه ایکس (تنها در صورتی که سن کودک بالای 3 سال باشد)
- رادیو تراپی پروتون (تنها در صورتی که سن کودک بالای 3 سال باشد)
- رادیو سرجری استریو تاکتیک
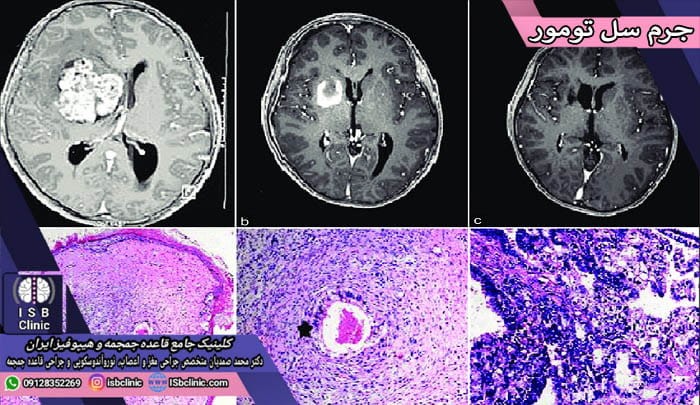
جرم سل تومور
جرم سل تومور نوع نادری از تومورهای مغزی است که از سلولهای ژرمینال (سلول های پیش جنسی) تشکیل شده اند که بجای جایگزینی در بیضه و تخمک، در مغز یا نخاع گیر افتاده اند. به طور معمول جرم سل تومورها در مغز در غده پینه آل، هیپوفیز و نواحی سوپرا سلار مغز تشکیل می شوند.
جرم سل تومورهای مغزی و نخاعی بیشتر در کودکان مشاهده می شود به طوری که نیمی از افراد مبتلا به آنها در سنین بین 10 تا 15 سال هستند. طبق پژوهش های انجام شده تنها 4 درصد از سرطان های مغز در کودکان به دلیل جرم سل تومورها هستند.
انواع مختلف جرم سل تومور عبارتند از:
- جرمینوما: این نوع به شیمی درمانی و/ یا رادیو تراپی به خوبی جواب داده و نیاز به جراحی ندارند.
- تراتوما کوریوکارسینوما
- کارسینومای جنینی
- تومور کیسه زرده
- جرم سل تومور ترکیبی بدخیم: این نوع به ترکیب شیمی درمانی و رادیو تراپی به خوبی پاسخ می دهند.
علایم و عوارض جرم سل تومورها بسته به اندازه و محل تشکیل آنها متفاوتند. در صورت تشکیل در محدوده غده پینه آل عوارض عبارتند از:
| · هیدرو سفالی | · تغییرات رفتاری |
| · سردرد | · تغییرات شناختی |
| · حالت تهوع | · آتاکسی (بی تعادلی) |
| · استفراغ | · دو بینی |
| · خستگی | · مشکلات نگاه کردن به بالا |
عوارض جرم سل تومور در صورت ایجاد در غده هیپوفیز یا ناحیه سوپرا سلار عبارتند از:
| · دیابت بی مزه | · توقف رشد |
| · بلوغ دیررس | · از دست رفتن بینایی پیرامون |
| · بلوغ زودرس | · کاهش قدرت بینایی |
انتخاب رویکرد درمانی بستگی به سن کودک شما، سلامت کلی، سوابق پزشکی، نوع، محل، و اندازه تومور و نیز دامنه بیماری دارد و شامل موارد زیر است:
- جراحی: در مواردی که جرم سل تومور به شیمی درمانی و رادیوتراپی جواب ندهد، با روش نورو آندوسکوپی بطن سوم صورت می گیرد.
- جراحی شانت گذاری برای درمان هیدروسفالی
- رادیو تراپی اشعه ایکس
- رادیو تراپی پروتون
- شیمی درمانی
اپیدرموئید کیست
اپیدرموئید کیست جزو موارد نادر تومورهای مغزی هستند که در مراحل اولیه جنینی شکل می گیرند. این کیست های از سلول هایی تشکیل می شوند که قرار بوده تبدیل به پوست، مو، و ناخن شوند؛ اما در بین سلول هایی که تبدیل به مغز می شوند گیر افتاده اند. در مواردی بسیار نادر ممکن است بعد از تولد و در اثر تصادف یا جراحی، سلول های بافت پوشش در داخل بافت مغزی به دام افتند. کیست های اپیدرموئید شامل یک لایه نازک بیرون از بافت پوششی، مایع درون کیست، کراتین، و کلسترول هستند.
با وجودی که اپیدرموئید کیست ها معمولاً خوش خیم و غیر تهاجمی، با رشدی کند هستند، اما ممکن است این کیست به دور اعصاب مغزی و نیز سرخ رگ های مغزی تشکیل شود که در این صورت تهدید جدی برای حیات فرد است. معمولاً اپیدرموئید کیست در میانسالی و زمانی تشخیص داده می شود که تومور به اندازه کافی برای ایجاد علایم و عوارض بزرگ شود.
علایم و عوارض اپیدرموئید کیست بسته به محل تشکیل و اندازه آن متفاوت و می توانند شامل موارد زیر باشند:
| · انواع سردرد | · درد شدید صورت |
| · نقصان عملکرد اعصاب مغزی | · مننژیت آسپتیک |
| · سمپتوم های مخچه ای | · زنگ زدن گوش |
| · تشنج | · از دست دادن شنوایی |
| · افزایش فشار درون جمجمه | · حرکات غیر ارادی صورت |
حدود 90 درصد از محل های بروز اپیدرموئید کیست در نواحی داخل سخت شامه (دورا) بوده و تنها 10 درصد از آنها در خارج از سخت شامه (معمولاً جمجمه) ایجاد می شوند. نواحی بروز اپیدرموئید کیست داخل سخت شامه عبارتند از:
- زاویه پل مغزی و مخچه (40 تا 50 درصد)
- ناحیه سوپرا سلار (10 تا 15 درصد)
- بطن چهارم مغزی (حدود 17 درصد)
- قوس میانی قاعده جمجمه
- بین دو نیمکره مغز (کمتر از 5 درصد)
- نخاع (نادر)
درمان انتخابی برای انواع اپیدرموئید کیست دارای عوارض، جراحی مغز و تخلیه است.
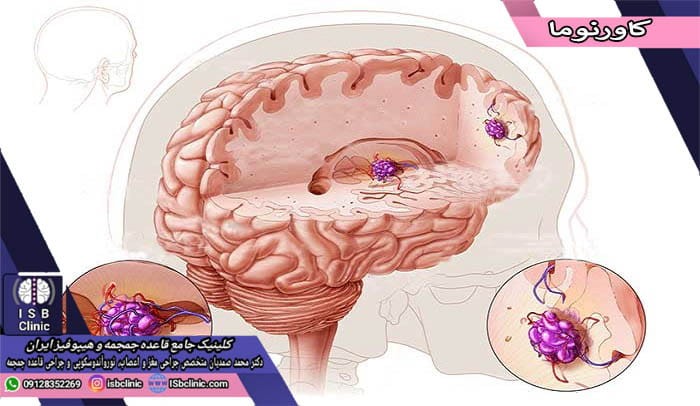
کاورنوما
کاورنونا در حقیقت یک خوشه از مویرگ های ناهنجار در مغز و نخاع هستند که گاه به آنها آنژیوما کاورنوس، همانژیوما کاورنوس، یا بدشکلی مغزی کاورنوس گفته می شود. کاورنوما معمولاً شبیه تمشک بوده و درون آن مملو از خونی است که به آرامی در مویرگهایی که شبیه یک حفره هستند جریان دارد. کاورنوما از نظر ابعاد بین چند میلی متر تا چند سانتی متر متغیر است. احتمال بروز کاورنوما 0.17% است.
اغلب کاورنوماها علایم و عوارض خاصی ندارند. اما در صورتی فرد دچار علایم می شود که کاورنوما دچار خونریزی شده و یا به بخش های خاصی از بافت مغزی فشار وارد آورد. سلول های تشکیل دهنده کاورنوما نازک تر از سلول های دیواره مویرگ های عادی هستند، بنابراین، احتمال پارگی و خونریزی مویرگ های کاورنوما بیشتر است. در صورت بروز علایم ناشی از کاورنوما، موارد زیر رایج هستند:
| · خون ریزی | · سردرد |
| · تشنج | · سرگیجه |
| · خواب آلودگی | · دو بینی |
| · دیزارتری (صحبت نامفهوم) | · مشکلات تعادل |
| · رعشه | · بی حسی |
| · ضعف | · خستگی |
| · مشکلات تمرکز | · مشکلات حافظه |
| · سکته مغزی هموراژیک |
در اکثر مواقع خون ریزی ناشی از کاورنوما بسیار اندکی و در حد یک قاشق چای خوری است که در نتیجه ممکن است منجر به علایم و عوارض دیگری نشوند. اما در صورتی که خون ریزی مغزی شدید باشد، ممکن است منجر به آسیب های جدی مادام العمر و یا حتی مرگ شود.
علت اصلی بروز کاورنوما مشخص نیست. نزدیک 50 درصد از موارد از طریق خانوادگی منتقل می شود، اما در اکثر اوقات بروز کاورنوما حالتی تصادفی دارد. با این حال در صورتی که شما یا همسرتان مبتلا به کاورنوما باشید به احتمال 1 در 2 ممکن است این بیماری به فرزندان شما منتقل شود. در برخی پژوهش ها مشخص شده است که در صورتی که فرد در دوره کودکی در معرض رادیو تراپی بوده باشد، احتمال بروز کاورنوما در او بیشتر است.
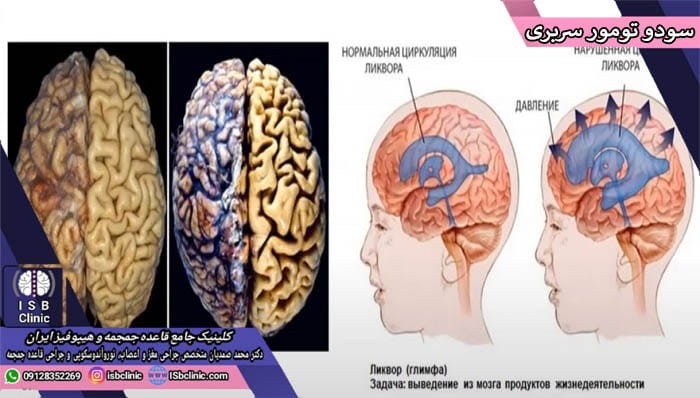
سودوتومور سربری
در ساختار سیستم عصبی انسان، مایعی که نخاع و مغز را احاطه کرده مایع مغزی-نخاعی یا CSF نامیده میشود. مایع مغزی نخاعی، مغز و نخاع را با مواد مغذی تأمین میکند و ضمن محافظت به عنوان بالشتکی برای این ساختارهای ظریف، آلودگیهای تهدید کننده سیستم عصبی را نیز از بین می برد.
CSF به طور معمول پس از گردش خون، از طریق رگهای خونی دوباره جذب بدن میشود. اما اگر این مایعات بیش از حد تولید شود یا مقدار کافی از آن توسط رگهای خونی جذب نشود، میتواند جمع شده و باعث ایجاد فشار در فضای بسته جمجمه شود. این فشار میتواند علائمی شبیه علائم تومور مغزی از جمله بدتر شدن سردرد و مشکلات بینایی ایجاد کند. با اینکه این عارضه با تومور مغزی بسیار متفاوت است اما مسئله مهم درباره سودوتومور سربری یا تومور کاذب چشمی مرحله تشخیص و درمان به موقع آن است، تومور کاذب چشمی اگر درمان نشود میتواند منجر به مشکلات دائمی مانند از دست دادن بینایی شود.
قبل از هر چیز باید علائم بیماری را به خوبی بشناسید تا برای تشخیص و درمان به موقع اقدام کنید. شایعترین علائم تومور کاذب مغزی سردرد و تاری دید است. ممکن است علائمی شامل موارد زیر نیز وجود داشته باشد:
- تغییرات بینایی (مانند دوبینی) یا کاهش بینایی
- سرگیجه
- حالت تهوع
- استفراغ
- سفتی گردن
- زنگ زدن مداوم گوش (وزوز گوش)
- فراموشی
- افسردگی
ورزش میتواند فشار داخل جمجمه را افزایش دهد، علائم یاد شده ممکن است با ورزش یا فعالیت بدنی، بدتر شوند. سردردهای مرتبط با این اختلال ممکن است در افراد مختلف متفاوت باشد. سردردهای مغزی سودوتومور سربری در پشت سر ایجاد و به صورت دردی کسلکننده شروع شده و در شب یا اوایل صبح بدتر میشود. سردردهای شایع مانند میگرن یا سردردهای تنشی میتوانند با تومور کاذب مغزی همزیستی کنند که این موضوع تشخیص آن را پیچیدهتر میکند.
پرسش و پاسخ درباره انواع تومور مغزی
آیا تومور مغزی درمان دارد؟
تقریباً تمامی تومورهای مغزی قابلیت درمان را دارند. تنها تومورهای مغزی سرطانی با گرید بالا یا متاستازی ممکن است مجدد عود نمایند.
آیا تومور مغزی بدخیم درمان دارد؟
بله، تومور مغزی بدخیم شامل تومورهای سرطانی با گریدهای مختلف بوده و قابلیت جراحی، شیمی درمانی و پرتو درمانی دارند.
آیا تومور مغزی ارثی است؟
تنها در صورتی که فرد بیماری ارثی نورو فیبروماتوز داشته باشد و یا در اقوام درجه یک تومور مغزی مشاهده شود، موارد تومور مغزی ارثی هستند.
تومور کاذب مغزی نتیجه مشکل در کدام یک از دستگاه های بدن می باشد؟
افزایش فشار مغز (فشار درون جمجمه) منجر به تومور کاذب است که تشخیص دقیق و علت یابی آن تنها پس از مراجعه به جراح مغز و اعصاب، تصویربرداری، آزمایشات و معاینات تخصصی مقدور است.