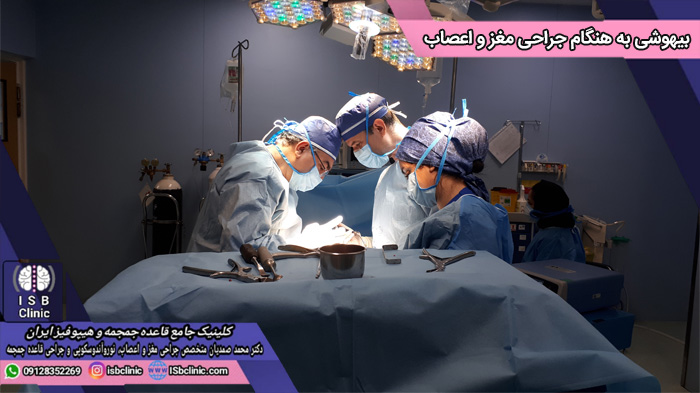
بیهوشی در عمل جراحی مغز و اعصاب به معنای کاربرد داروهایی است که برای اجتناب از تجربه درد حین جراحی مغز به بیمار داده می شود. این داروها را هوشبر می نامند. به گفته دکتر محمد صمدیان استاد برتر جراحی مغز و اعصاب در کلینیک قاعده جمجمه و هیپوفیز ایران، با توجه به حساسیت جراحی مغز و ایجاد درد زیاد هنگام جراحی مغز و جمجمه، لازم است بیهوشی در جراحی مغز و اعصاب اعمال شود تا هم بدن بیمار تکان نخورد و هم دردی توسط وی حس نشود. متخصصان بیهوشی در تمام مدت عمل جراحی مغز و اعصاب و پس از آن تا به هوش آمدن شما، در کنارتان حضور داشته و مراقب سلامتی و علایم حیاتی شما می باشند تا جراحی مغز شما به بهترین نحو انجام شود.
بیهوشی در عمل جراحی مغز و اعصاب
عناوین مهم
بیهوشی بعد از عمل سکته مغزی
بیهوشی در جراحی مغز و اعصاب یک فرآیند درمانی است که منجر می شود حین جراحی، شما به عنوان بیمار دردی را احساس نکنید. به گفته دکتر محمد صمدیان استاد برتر جراحی در کلینیک جامع قاعده جمجمه و هیپوفیز ایران، بیهوشی به بیماران کمک می کند تا درمان هایی را دریافت کنند که منجر به سلامتی و طول عمر بیشتر آنها شود.
برای انجام بیهوشی پزشکان از داروهای هوشبری (آنستیتک) استفاده می کنند. امروزه طیف وسیعی از داروهای هوشبری موجودند که انواع مختلفی دارند. برخی از داروهای هوشبری عمومی هستند، برخی ناحیه ای و برخی نیز موضعی. داروهای هوشبری عمومی، بیمار را حین فرآیند جراحی مغز و اعصاب به خواب کامل می برند. داروهای هوشبری ناحیه ای و موضعی تنها بخشی از بدن شما را حین جراحی بی حس می کنند.
به گفته دکتر محمد صمدیان جراح برتر مغز و اعصاب ایران در ساختمان آریا، از داروهای هوشبر ناحیه ای و موضعی برای جراحی های بیدار مغز و اعصاب استفاده می شود. در جراحی های بیدار که بسیار پیشرفته و نوین هستند، بیمار در حدی از هوشیاری بوده و نواحی خاصی از مغز وی حین جراحی بررسی می شوند تا آسیبی به بخش های حیاتی مغز وارد نشود.
در جراحی مغز و اعصاب برای سکته مغزی، به طور معمول یا از بیهوشی کامل و یا از بیهوشی موضعی (جراحی بیدار) استفاده می شود. هر یک از این روش های مزایا و محدودیت های خاص خود را دارند. طبق تجربه دکتر محمد صمدیان استاد برتر جراحی مغز و اعصاب دانشگاه شهید بهشتی تهران، انتخاب روش بیهوشی برای جراحی مغز و اعصاب بستگی به عواملی چون وسعت سکته مغزی، محل سکته مغزی، امکانات موجود برای بیهوشی و جراحی، امکانات مورد نیاز برای بیهوشی و جراحی، وضعیت سلامت بدنی بیمار، و در نهایت تجربه جراح مغز و اعصاب و متخصصان بیهوشی دستیار وی در جراحی دارد.
روش بیهوشی عمومی در جراحی عمل سکته مغزی سودمندی هایی دارد که شامل عدم حرکت بیمار حین جراحی، کنترل کامل درد، و محافظت از مسیرهای تنفسی هستند. محدودیت های عمده این روش در جراحی عمل سکته مغزی شامل تغییرات پویایی های خون (هموداینامیک) حین استفاده از دستگاه تنفس مصنوعی (آنتیوبه کردن)، احتمال تاخیر در کانالیزه کردن مجدد، عفونت تنفسی، و نیاز به تیم جراحی بیشتر می باشند.
استفاده از هوشبری موضعی (بی حسی موضعی) در جراحی بیدار عمل سکته مغزی به دلیل مصرف کمتر داروهای هوشبری تغییرات کمتری در وضعیت هموداینامیک بیمار ایجاد کرده و در عین حال به جراح مغز و اعصاب این اجازه را می دهد در میانه جراحی به ارزیابی های عصبی بیمار بپردازد. اما به گفته دکتر محمد صمدیان استاد برتر جراحی مغز و اعصاب در کلینیک جامع قاعده جمجمه و هیپوفیز ایران، در جراحی بیدار، محافظت از مسیرهای تنفسی کمتر بوده و در عین حال بیمار ممکن است حین عمل تکان بخورد. افزون بر این، در جراحی بیدار، درد و برانگیختگی بیمار را نمی توان کنترل نمود و زمان عمل نیز طولانی تر می شود.

مدت زمان بیهوشی بعد از عمل مغز
حین عمل جراحی، متخصصان بیهوشی در کنار جراحان مغز و اعصاب به نظارت کامل سطح هشیاری و علایم حیاتی بدن شما می پردازند و در صورت افزایش سطح هشیاری، با تزریق مجدد داروهای هوشبری، وضعیت شما را در بیهوشی متعادل نگاه می دارند. به گفته دکتر محمد صمدیان جراح برتر مغز و اعصاب در کلینیک جامع قاعده جمجمه و هیپوفیز ایران، مدت زمان عمل جراحی مغز بستگی به عوامل متعددی همچون نوع تکنیک جراحی، نوع و وسعت آسیب مغزی نیازمند جراحی، و نیز وضعیت بدنی بیماران دارد و گاه ممکن است حتی بیش از 12 ساعت نیز طول بکشد. در تمام این مدت جراح مغز و اعصاب مشغول جراحی مغز شما است و لازم است شما در بیهوشی کامل یا بی حسی موضعی باشید.
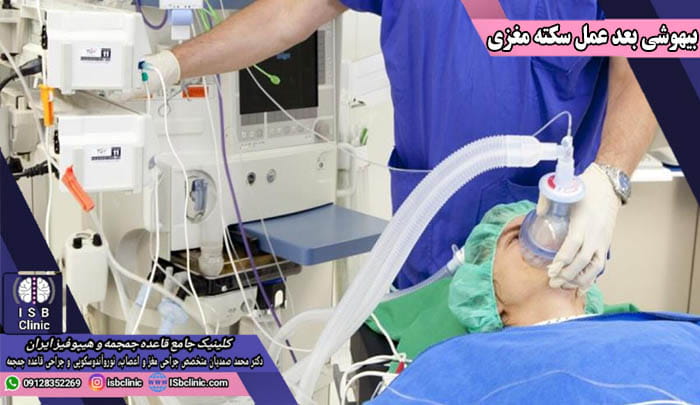
بعد از اتمام جراحی مغز و اعصاب، بیماران به اتاق مراقبت های بعد از بیهوشی (PACU) منتقل می شوند. در اتاق مراقبت های بعد از بیهوشی، پرستاران، تکنیسین ها و متخصصان بیهوشی وضعیت بدنی و علایم حیاتی شما را مدام بررسی کرده و شما را از حالت بیهوشی به حالت بیداری همراهی خواهند کرد.
در صورتی که برای جراحی مغز شما از بیهوشی عمومی استفاده شده باشد، نباید انتظار هشیاری کامل بلافاصله بعد از عمل را داشته باشید. معمولاً بعد از به هوش آمدن همه ما حالت خواب آلود و چرتی را داریم. زمان به هوش آمدن کامل بعد از عمل مغز بین 45 دقیقه تا 1 ساعت برای بیهوشی های کامل است. در برخی موارد نیز به دلیل نوع داروی هوشبری و مدت زمان عمل جراحی، ممکن است این زمان ریکاوری در اتاق مراقبت های بعد از بیهوشی بیشتر هم طول بکشد که امری کاملاً طبیعی است.

کما بعد از جراحی مغز
کما حالتی از بیهوشی است که در آن بیمار واکنشی به محیط پیرامونی خود نمی دهد. کسی که در حالت کما باشد بیهوش بوده و حداقل فعالیت های مغزی را دارد. طبق گفته دکتر محمد صمدیان استاد جراحی مغز و اعصاب کلینیک قاعده جمجمه و هیپوفیز ایران، افرادی که در کما هستند را نمی توان با محرک های جسمانی یا تحریک شنیداری بیدار کرد. افرادی که در کما هستند، زنده اند. اما نمی توانند بیدار شده و علایم آگاهی را از خود نشان بدهند.
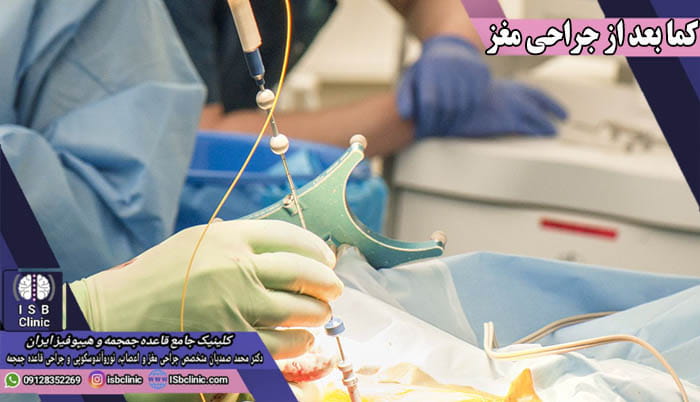
جراحی مغز و اعصاب، در بسیاری از بیماری ها و آسیب های مغز و ستون فقرات خط اول درمانی برای محافظت از جان شما است. به همین دلیل گاهی اوقات لازم است پس از جراحی مغز و اعصاب برای حفاظت کامل جان بیمار و رسیدن به بهترین نتیجه برای درمان مغز، از کمای مصنوعی (کماتوز) استفاده نمود. دکتر محمد صمدیان استاد برتر جراحی مغز و اعصاب دانشگاه شهید بهشتی تهران، در جراحی های مغز و اعصاب برای ضربه های مغزی، یا در بیمارانی که بعد از جراحی مغزی احتمال ورم مغزی(ادم مغزی) بسیار بالا است، با خواست خانواده و همراهان بیمار و مشورت با تیم جراحان اقدام به القاء کمای مصنوعی می نمایند. این فرآیند با استفاده از داروهای بیهوشی بوده و به طور کامل تمامی شرایط و وضعیت بیمار تحت نظارت و کنترل جراح مغز و اعصاب و کادر درمانی می باشد.
زمانی که وضعیت سلامتی مغز بیمار به حالت پایدار رسید، طبق دستور جراح مغز و اعصاب بیمار دیگر داروهای بیهوشی دریافت نکرده و در کمال سلامت به هوش خواهد آمد. طبق تجربه دکتر محمد صمدیان جراح برتر مغز و اعصاب در ساختمان پزشکان آریا، کمای القایی بعد از جراحی مغز به عنوان یک تکنیک درمانی پیشرفته کنترل شده برای تکمیل درمان مغز، به راحتی توسط جراحان حرفه ای مغز و اعصاب قابل اجرا بوده و جای هیچ نگرانی برای بیمار و خانواده وی نخواهد بود.
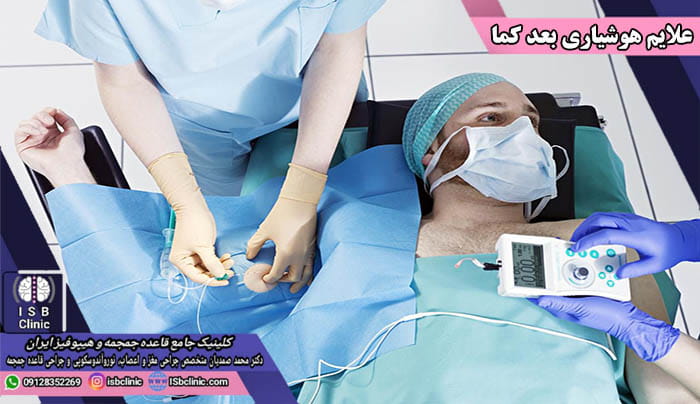
علائم هوشیاری بعد از کما
کما معمولاً تنها چند هفته طول می کشد که طی آن فرد به تدریج به هوش آمده و شاهد افزایش سطح هوشیاری او خواهیم بود. گاهی اوقات نیز به دلیل آسیب مغزی ممکن است فرد به بیهوشی های عمیقتری برود که به آن حالت نباتی و حالت حداقل هوشیاری می گویند. به گفته دکتر محمد صمدیان، در صورت شدت زیاد آسیب مغزی ممکن است ممکن است حالت کما طولانی تر شود. به طور معمول بهبودی از کما به تدریج بوده و در ابتدا فرد بسیار بی قرار، برآشفته و گیج است.
در ابتدای خروج از کما فرد پاسخ های بسیار محدود نسبت به صدا، نور، و لمس دارد. به تدریج حرکات بدنی به آن اضافه خواهند شد. سپس، پیروی از دستورات پزشک در زمینه باز و بسته کردن چشمها، حرکت دادن انگشتان و اندام ها و در نهایت گرفتن و رها کردن به توانمندی های فرد اضافه می شوند.
فرد در ابتدای خروج از کما در مورد اینکه کجاست و چه اتفاقی برایش افتاد ممکن است ناآگاه باشد. مشکلات حافظه و رفتاری در ابتدای رفع شدن کما عادی هستند. زمانی که فرد به طور کامل از کما در می آید هم ممکن است مشکلاتی در زمینه حل مسئله، تصمیم گیری و قضاوت داشته باشد که نیازمند کمک اطرافیان است. خیلی از اوقات افراد خودشان به این نیازها واقف نیستند. در عین حال تا چندین ماه بعد از خروج از کما بیمار شما به شدت در برابر استرس حساس بوده و دچار برآشفتگی و واکنش های پانیک (وحشت زدگی) می شود. گاه حتی افراد بعد از کما دچار تغییرات شخصیتی کاملاً محسوسی نیز می شوند.
برخی افراد به طور کامل از کما بیرون می آیند، در حالی که ممکن است برخی اوقات فرد دچار آسیب های مغزی شده باشند که نیازمند توانبخشی کار درمانی، فیزیوتراپی، گفتار درمانی، و روانشناسی باشند.
عوارض بعد از بیرون آمدن از کما
همچون تمامی عمل های جراحی، بعد از جراحی مغز و سپری شدن دوره کما و بیهوشی بعد از جراحی نیازمند زمان و صبر است. تا چندین ساعت (و در صورت سنگین بودن جراحی گاهی تا چند روز) ممکن است شما بی تعادلی و سرگیجه را حتی در حالت درازکش و نشسته تجربه کنید.
پانسمان های محل زخم جراحی و بانداژ دور سر شما در چند روز اول حین پوشیدن لباس ممکن است کمی برای شما آزارنده باشند. ممکن است در محل جراحی از بخیه و یا کلیپس های خاص جراحی استفاده شده باشد که معمولاً عامل ایجاد درد هستند و شما به هیچ وجه نباید به آنها دست بزنید. بین 5 تا 14 روز بعد از جراحی، تمام بخیه ها، کلیپس ها، بانداژ و پانسمان زخم شما برداشته می شوند و دوباره به روال عادی زندگی باز می گردید.
همچنین، به دلیل اینکه چندین ساعت پیش از عمل معده باید خالی باشد، احساس ضعف بعد از عمل جراحی مغز کاملاً طبیعی است. پس از بیرون آمدن کامل از کمای جراحی، پرستاران به شما چند جرعه آب می دهند تا مشاهده کنند شما مشکل بلع نداشته باشید. گاهی اوقات نیز به دلیل محل جراحی مغز، پیش از اینکه شما مجاز به خوردن و آشامیدن شوید، لازم است یک گفتار درمانگر بلع شما را کاملاً بررسی نماید.
به گفته دکتر محمد صمدیان، استاد برتر جراحی مغز و اعصاب دانشگاه شهید بهشتی تهران، با توجه به سنگین بودن جراحی مغز و بیهوش و کمای بعد از آن، لازم است بیماران تا چند روز بعد از عمل درازکش بوده و حرکت نکنند تا مغزشان دچار خونریزی و ورم نشود. در عین حال، دستگاه های مکنده خون آبه (درین)، سرم های دارویی، سوند مثانه و دستگاه های سنجش علایم حیاتی قلب، تنفس و مغز به شما متصل هستند که ممکن است برایتان کمی آزارنده باشند.
برای کاهش عوارض ناشی از بیهوشی و کمای جراحی مغزی، پزشکان برای شما داروهای مسکن کافی و نیرومند تجویز می کنند تا این دوره برای شما با ناراحتی بسیار اندک پایان یابد.

هوشیاری بعد از عمل تومور مغزی
هوشیاری یا به هوش آمدن بعد از عمل تومور مغزی به معنای وضعیتی از هوشیاری است که فرد بیدار بود و یا به راحتی می تواند برانگیخته شده و از محیط اطراف خود و هویت خویش آگاه است. این وضعیت از 30 تا 60 دقیقه بعد از اتمام عمل و یا حتی بیشتر ممکن است طول بکشد که بستگی به سرعت کاهش سطح مواد هوشبری در خون و ریه بیمار دارد.
بیماران بعد از عمل به اتاق مراقبت پس از بیهوشی منتقل شده و تا زمانی که سطح هموداینامیک، تنفس و عصبی-عضلانیشان پایدار نشده به بخش منتقل نمی شوند. هوشیاری بعد از عمل مغز با هوشیاری کامل متفاوت بوده و ممکن است فرد حالت سرگیجه، خواب آلودگی، بی تعادلی، رخوت و سستی داشته باشد که عوارض داروهای هوشبری بوده و به سرعت ظرف چند ساعت برطرف می شوند.
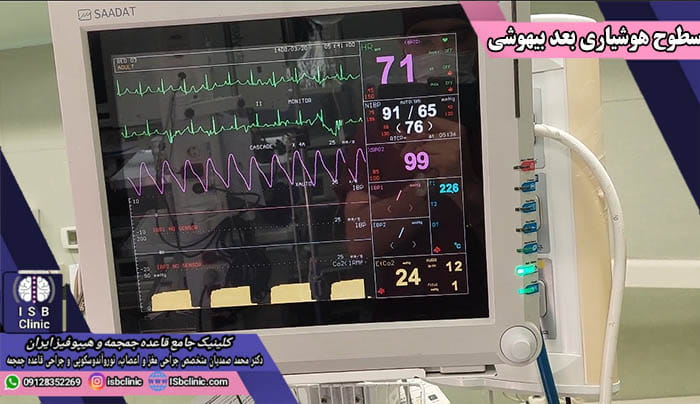
سطح هوشیاری بعد از عمل مغز
فرآیند بازگشت سطح هوشیاری بیماران بعد از بیهوشی جراحی مغز شامل مراحل زیر است.
ریکاوری بلافاصله:
این سطح از هوشیاری شامل بازگشت به هوشیاری، بازگشت رفلکس های محافظتی مسیرهای تنفسی، و فعال شدن مجدد فعالیت حرکتی است. این سطح هوشیاری مدت کوتاهی را در بر می گیرد.
ریکاوری میان مدت:
در این حالت هوشیاری بیمار به تدریج توانایی هماهنگی بدنی را به دست آورده و احساس سرگیجه و خواب آلودگی برطرف می شود. این سطح هوشیاری بعد از عمل 1 ساعت بعد از سطح ریکاوری کوتاه مدت به طول می انجامد. با توجه به وضعیت بیمار، لازم است در این حالت از بیمار مراقبت شده و همراه وی پرستار باشد تا برای وی حادثه ای در اثر سرگیجه و عدم تعادل به وجود نیاید.
ریکاوری بلند مدت:
ریکاوری بلند مدت به سطح کامل هوشیاری گفته می شود که بیمار به طور کامل از توانمندی های ذهنی خود می تواند استفاده کند و تعادل بدنی کامل دارد. رسیدن به این سطح از هوشیاری بستگی به زمان میزان سنگین بودن جراحی و مدت زمان بیهوشی بیماران، بین چند ساعت تا چندین روز ممکن است متفاوت باشد.
چگونه سطح هوشیاری بیمار را بالا ببریم
سرعت بهبود سطح هوشیاری بیماران بعد از عمل جراحی مغز و اعصاب تابع عوامل متعدد و متنوعی است. به گفته دکتر محمد صمدیان جراح مغز و اعصاب، مهمترین عوامل تاخیر در بالا رفتن سطح هوشیاری بعد از عمل جراحی مغز عبارتند از:
| سن بیمار | تشنج |
| مدت زمان عمل جراحی | کاهش اکسیژن (هایپوکسی) مرکزی |
| مدت زمان بیهوشی | ایسکمی مرکزی |
| نوع داروی بیهوشی | مسمومیت موضعی بیهوشی |
| دوز داروی بیهوشی | مشکلات متابولیک |
| مشکلات عضلانی/ تنفسی حین بیهوشی | افزایش قند خون (هایپر گلیسمی) |
| بیماری های زمینه ای قبلی بیمار | کاهش قند خون (هایپو گلیسمی) |
| مشکلات عصبی رخ داده حین جراحی | کاهش سدیم خون (هایپو ناترمیا) |
| سندرم آنتی کولینرژیک مرکزی | افزایش سدیم خون (هایپر ناترمیا) |
| هایپو تیروئیدیسم | افت دمای بدن (هایپوترمی) |
| مشکلات کبدی (اورمی) | عفونت خونی (سپسیس) |
در بسیاری از وضعیت های پزشکی، سیر بازگشت بدن روالی طبیعی داشته و نیاز به هیچ مداخله اضافی نیست. در صورتی که موارد فوق الذکر وجود نداشته باشند، بر اساس پروتکل های استاندارد جهانی جراحی مغز که تیم دکتر صمدیان در کلینیک جامع قاعده جمجمه و هیپوفیز ایران اجرا می نمایند، بیماران به سرعت و بدون هیچ مشکلی سطح هوشیاری کامل خود را در زمان متناسب با نوع جراحی مغزی و بیماری خود به دست خواهند آورد.


4 Comments
ممنون از توضیحات و راهنمایی ک در اختیارمون قرار میدین
سپاسگزارم که درمورد عوارض بعد از کما توضیحات لازم رو گفتید..
سپاسگذارم مثل مقالات دیگه سایت ،این متن هم عالی بود
واقعا بی هوشی های طولانی عوارض جسمانی زیادی دارن