عناوین مهم
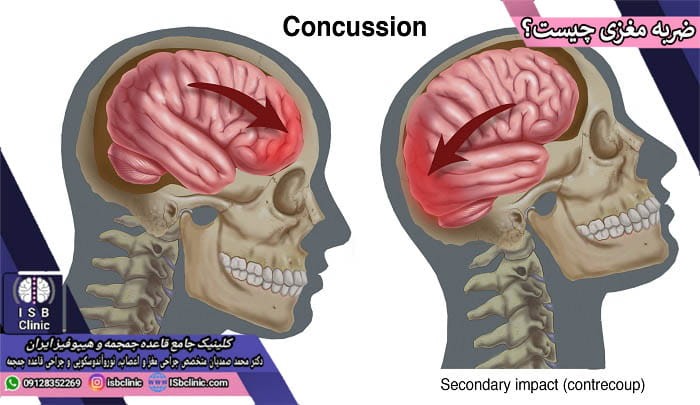
ضربه مغزی رایج ترین و کم خطر ترین نوع آسیب های تروماتیک مغزی (TBI) محسوب می شود که از واژه لاتین «تکان دادن خشن» گرفته شده است. به طور معمول ضربه مغزی بر اثر تکان یا ضربه ناگهانی شدید به سر ایجاد می شود. آسیب های وارده به سر در اثر ضربه مغزی ممکن است منجر به مشکلات عدیده ای و برای فرد بشوند . با اینکه اکثر عوارض ضربه مغزی به سرعت ظرف چند هفته برطرف می شوند، اما در صورت شدت بالای ضربه مغزی و تخریب بافتی، ممکن است این آسیب ها ماندگار شوند.
به نظر دکتر محمد صمدیان جراح برجسته مغز و اعصاب تهران در کلینیک جامع قاعده جمجمه و هیپوفیز ایران، در صورت بالا بودن شدت ضربه و آسیب ممکن است فرد دچار کما (اغماء) شود که شامل حالت از دست دادن هشیاری و کارکرد مغزی است. کمای ناشی از ضربه مغزی منجر به از دست دادن خودآگاهی و هشیاری بیماری می شود. وجود کما بعد از ضربه مغزی نمی تواند وضعیت بعدی بیماری را پیش بینی نماید. در صورت بروز ضربه مغزی، تنها جراحان برجسته مغز و اعصاب می توانند وضعیت کما در بیماران را کنترل نموده و با معاینات و تصویربرداری های کامل به درمان آنها بپردازند.
ضربه مغزی چیست؟
ضربه مغزی نوعی از آسیب مغزی تروماتیک است که کارکردهای مغزی را تحت تاثیر قرار می دهد. به طور معمول علت بروز ضربه مغزی وارد شدن تکان، فشار یا ضربه ناگهانی به سر، گردن، و بالا تنه فرد است. تاثیرات ضربه مغزی معمولاً موقت هستند و به طور عمده سردرد و مشکلات تمرکز، حافظه، تعادل و هماهنگی را به همراه دارند. در صورتی که شدت ضربه مغزی و آسیب های ناشی از آن زیاد باشد، احتمال دارد که فرد دچار کما (اغماء) شده و بیهوش شود. علاوه بر ضربه مغزی در تصادف علل عمده ضربه مغزی افتادن، برخورد و ضربه در ورزش هایی همچون فوتبال، اسکی، راگبی، فوتبال امریکایی، و بوکس هستند.
علایم و عوارض ضربه مغزی
ضربه مغزی به سختی در تشخیص پزشکی معلوم می شود و اغلب گمراه کننده است. به گفته دکتر محمد صمدیان استاد جراحی مغز و اعصاب در کلینیک جامع قاعده جمجمه و هیپوفیز ایران، ممکن است پس از آسیب تروماتیک مغزی (TBI) شما تنها بریدگی و زخمی ساده بر سر خود داشته باشید و اصلاً متوجه ضربه مغزی نشوید. علایم و عوارض ضربه مغزی ممکن است چندین روز تا چندین هفته بعد از حادثه خود را نشان بدهند. گاهی اوقات علایم و عوارض ضربه مغزی در حد چند ثانیه حضور دارند و گاهی تا چندین هفته پایدار می مانند.
علایم مشترک و راج جسمانی، روانی و هیجانی ضربه مغزی به شرح زیرند:
| گم گشتگی (کنفوزیون) | کندی روانی حرکتی |
| احساس منگی | تحریک پذیری |
| دست و پا چلفتی شدن | بی قراری |
| جویده جویده شدن کلام | تغییرات شخصیتی |
| حالت تهوع | مشکلات تمرکز |
| استفراغ | از دست دادن حافظه |
| سردرد | خستگی |
| مشکلات حفظ تعادل | خواب آلودگی |
| سرگیجه | فقدان هشیاری (کما) |
| چرتی شدن | کندی پاسخ به سوالات |
| تاری دید | مشکلات خواب |
| حساسیت به نور | افسردگی |
| حساسیت به صدا | مشکلات بویایی |
| زنگ زدن گوش ها | مشکلات چشایی |
کما در ضربه مغزی
کما وضعیت طولانی بیهوشی است. کما و بیهوشی به طور معمول مترادف همدیگر به کار می روند و اشاره به حالت نبود ادراک فرد از خودش و محیط پیرامونش دارد که در این وضع نمی توان فرد را بر انگیخت. به گفته دکتر محمد صمدیان استاد برتر جراحی مغز و اعصاب، طبق تعریف انجمن بین المللی جراحان مغز و اعصاب، کما وضعیتی است که در آن بیمار از دستورات پزشک نمی تواند پیروی کند و چشمانش را به طور خودکار یا در پاسخ به یک محرک نمی تواند بازد کند. همچنین در وضعیت کما، بیمار نمی تواند حرکات خود انگیخته داشته باشد. در وضعیت کما فرد زنده است و ظاهرش همچون افراد خواب است. اما بر خلاف آنها نمی تواند با هیچ محرکی بیدار شود.

طبقه بندی کما در ضربه مغزی
بر اساس شکل و ماهیت، انواع کما عبارتند از:
-
آنسفالوپاتی توکسیک-متابولیک:
وضعیت حاد کژکاری مغزی که دارای علایم دلیریوم و کنفوزیون است. این نوع معمولاً برگشت پذیر است و ناشی از انواع بیماری های سیستمی، عفونت، از کار افتادن اندام، ضربه مغزی و … می باشد.
-
حالت ثابت نباتی:
این نوع از کما وضعیتی بسیار شدید و خطرناک است. فرد از محیط اطراف خود ناآگاه بوده و نمی تواند حرکات ارادی انجام دهد. در وضعیت کمای نباتی پایدار، فرد حالت نباتی پایه تنفس، گردش خون و سیکل خواب/بیداری خود را دارد. در عین حال فرد ممکن است به سمت بیداری برود اما کارکرد مغزی وی افزایش نمی یابد.
-
القای پزشکی:
این نوع کما موقت بوده و بیشتر شبیه حالت خواب عمیق است که پزشکان به دلایل خاصی آن را ایجاد می کنند. در مواردی همچون نیاز به تنفس مکانیکی در بیماران کووید-19، یا حفاظت مغز بیمار پس از ضربه مغزی و جلوگیری از التهاب مغزی، این روش کاربردهای زیادی دارد. در کمای القای پزشکی، دوزهای کنترل شده داروهای بیهوشی در فواصل زمانی مشخص به بیمار تزریق می شوند تا وی بیهوش و بدون احساس نگه داشته شود. جراحان مغز و اعصاب در این وضعیت با دقت به علایم حیاتی بیمار توجه کرده و این کار تنها در بیمارستان و در بخش های مراقبت ویژه انجام می گردد.
همچنین از دیدگاه علامت شناختی، در جراحی مغز و اعصاب طبقه بندی کما بر اساس حضور علایم جانبی شدن، حضور مننژیسم، و الگوی رفلکس های ساقه مغز صورت می گیرد که عبارت است از:
- کما با کارکرد دست نخورده ساقه مغز، بدون مننژیسم، و بدون علایم جانبی شدن
- کما با کارکرد دست نخورده ساقه مغز و علایم جانبی شدن
- کما با مننژیسم (با یا بدون کارکردهای دست نخورده ساقه مغز و علایم جانبی شدن)
- کما با علایم کانونی کژکاری ساقه مغز
علل بروز کما در ضربه مغزی
تمامی کماها به دلیل آسیب به مغز ایجاد می شوند. آسیب به مغز می تواند به دلیل افزایش فشار، خونریزی، فقدان اکسیژن، یا مواد سمی باشد. این آسیب ها ممکن اس موقت و قابل بازگشت، یا ماندگار و مادام العمر باشند. بیش از 50% از موارد کما ناشی از ضربه های مغزی هستند به طور عمده دلایل بروز کما موارد زیر هستند:
- آسیب مغزی آکسونی (ناشی از کمبود اکسیژن به دلیل ایست قلبی، انواع ضربه مغزی، غرق شدن، مسمومیت، اور دوز مواد)
- تروما (انواع آسیب های تروماتیک مغزی (TBI)، شامل آسیب های سر و ضربه مغزی که منجر به ورم مغز و یا خونریزی شوند)
- تورم مغزی (بر اثر ضربه مغزی، مسمومیت، عدم تعادل الکترولیتی، کاهش اکسیژن، بهم ریختگی هورمونی)
- خونریزی مغزی (به دلیل ایجاد تورم مغزی و فشار به بخش های مختلف مغز)
- سکته مغزی
- قند خون (در افراد دارای دیابت به علت افزایش یا کاهش شدید قند خون)
- هایپوکسی (افت اکسیژن)
- عفونت (مننژیت و آنسفالیت)
- مسمومیت
- مشکلات کبدی (آمونیا)
- حملات شدید آسم
- تشنج های صرعی شدید

شیوه های بهبود و درمان کما در ضربه مغزی
درمان کما به طور عمده بستگی به علت بروز آن دارد. به گفته دکتر محمد صمدیان جراح برجسته مغز و اعصاب، در گام نخست مداوای بیمارانی که در کما هستند، لازم است معاینه کامل مغزی صورت بگیرد تا علت بروز و آسیب های ناشی از ضربه مغزی بیمار به طور کامل شناسایی شوند. همچنین اطرافیان و نزدیکان لازم است هر آنچه می دانند به جراح مغز و اعصاب بگویند تا وی بتواند به علت دقیق کما پی ببرد. البته با تصویر برداری های مغزی و آزمایشات کامل خونی و هورمونی که در کلینیک جامع قاعده جمجمه و هیپوفیز صورت می گیرد، دکتر محمد صمدیان و همکارانشان به راحتی دلایل ایجاد کما را تشخیص می دهند.
به طور معمول پس از درمان آسیب های ضربه مغزی، لازم به تجویز آنتی بیوتیک برای پیشگیری از عفونت های مغزی است. همچنین برای محافظت بیمار از شوک دیابتی، گاهی اوقات نیاز به گلوکز است. در برخی موارد به دلیل وسعت آسیب های وارده به مغز در اثر ضربه مغزی، دکتر محمد صمدیان اقدام به جراحی مغز و اعصاب می نمایند تا ضایعات و لخته های خونی را از مغز خارج ساخته و بخش های دچار خونریزی را درمان نمایند.
در صورت وجود تورم مغزی و تشنج، داروهای لازم برای کنترل این وضعیت ها نیز توسط جراح مغز و اعصاب برای بیمار شما تجویز می شوند. می توان به طور کلی بیان داشت که درمان کما فرآیندی پیچیده، نیازمند صبر و حمایتی است. بیماران دارای کما پس از ضربه مغزی، در بخش مراقبت های ویژه مغزی بستری می شوند تا زمانی که وضعیتشان پایدار شود. پس از ترخیص از بیمارستان نیز تا چندین ماه لازم است تحت نظر جراح مغز و اعصاب بوده و در فعالیت های زندگی از آنها حمایت شود تا توانمندی خود را مجدداً باز یابند.
دکتر محمد صمدیان در مواردی که آسیب های جدی به مغز بیماران وارد شده باشد، پیشنهاد طیفی از فرآیندهای توانبخشی را بر اساس محل آسیب می دهند. این موارد شامل فیزیوتراپی، کار درمانی، ماساژ درمانی، طب سوزنی، آب درمانی، اکسیژن درمانی پر فشار، گفتار درمانی، روان درمانی، توانبخشی عصبی شناختی می باشند.